Ахиллодиния
Содержание:
- Как растянуть ахиллово сухожилие ребенку с ДЦП
- Диагностика ахиллова тендинит
- Что будет, если не лечить повреждения сухожилий?
- Болезни, которые приводят к укорочению ахиллова сухожилия
- Методы лечения разрывов ахиллова сухожилия в Израиле
- Расстройство аутистического спектра
- Время занятий в бассейне
- Симптомы и диагностика повреждений ахиллова сухожилия
- Методы реабилитации
- Физические упражнения для укрепления ахилла
- Оперативное вмешательство и эндопротезирование
- Лекарственные препараты
- Симптомы проблем с хрящевой тканью
- Причины разрушения хрящевой ткани
- Важные рекомендации
- Хирургическое лечение разрывов ахиллова сухожилия
Как растянуть ахиллово сухожилие ребенку с ДЦП
Растянуть и укрепить ахиллово сухожилие можно в любом возрасте независимо от причины его повреждения. Существуют целые комплексы, которые позволяют разработать ахиллово сухожилие детям с ДЦП:
- Встаньте, ноги вместе, потом поднимайтесь и опускайтесь на носочки как можно больше раз. Рекомендуется стать на степ-платформу или ступеньку, чтобы пятка немного свисала. Взрослый должен страховать ребенка, чтобы избежать падения,
- Сделайте шаг назад, опираясь на переднюю ногу, при этом задняя конечность ровная и стоит на носочке. Пятку задней конечности нужно опустить на пол, при этом колено выпрямленное. Если ребенку просто выполнять данное упражнение, то можно сделать шире шаг,
- Сядьте, ноги впереди, дотянитесь руками к носочкам. Если у ребенка все получилось, то предложите ему поднять ногу за пальцы, поддерживая колено другой рукой,
- Лягте на спину, поднимите согнутую в колене ногу, прижмите ее к туловищу. Возьмитесь обеими руками за голеностоп, притягивайте к себе стопу, пока не почувствуете напряжение в области ахилла и мышц икры.
Расширенный комплекс для ребенка с ДЦП составит специалист, чтобы уменьшить вероятность осложнений.
Диагностика ахиллова тендинит
Прежде чем поставить диагноз, специалист проводит осмотр пациента и изучает жалобы, полученные от него.
Для подтверждения тендинита
используют следующие методы:
- МРТ. Информативность данного способа отмечается при запущенных стадиях заболевания (удается выяснить, скопилась ли жидкость в области поражения) и при наличии рубцовых изменений;
- Рентгенография. О наличии тендинита ахиллова сухожилия позволяет судить рентген. Появляется возможность обнаружить патологические проявления, обусловленные наличием кальциевых отложений;
- Тестирование на присутствие разрывов. Оценивается способность сгибать сустав в положении лежа на животе. При этом появляется возможность определить этиологию и локализацию болевого синдрома;
- Исследования в лабораторных условиях.
Что будет, если не лечить повреждения сухожилий?
Последствия разрыва сухожилий могут быть крайне неприятными:
- постоянные боли, которые возникают на фоне «узелков». Эти структуры формируются при неправильном заживлении. Узелки усиливают трение и вызывают хроническое воспаление;
- поврежденные нервы вызывают онемение и покалывание конечностей;
- неправильно сросшееся сухожилие может повреждаться при малейшей нагрузке на него. Особенно опасны травмы ахиллового сухожилия. Нет гарантий, что пациент вернется к прежней двигательной активности.
Поэтому повреждения сухожилий конечностей следует лечить сразу после обнаружения травмы.
Болезни, которые приводят к укорочению ахиллова сухожилия
В МКБ (международная классификация болезней 10 пересмотра) существует множество кодов заболеваний, которые по патогенезу могут привести к патологии ахилла. Но в конечном итоге патология сухожилия будет лечиться как отдельное заболевание.
Контрактура Ахиллова сухожилия может быть врождённой и приобретённой. Она образуется в результате воспалительного процесса, при котором плотноэластические волокна сухожилия замещаются на клетки соединительной ткани, не обладающие должной мягкостью, эластичностью и крепостью.
Короткое ахиллово сухожилие у детей чаще всего является врождённой патологией, возникающей вследствие хронической гипоксии плода при беременности. Из-за кислородного голодания мышечная ткань икроножной мышцы и тканевая структура ахилла становятся более плотными, что приводит к ложному укорочению сухожилия. Удлинение связки в этом случае возможно только с помощью гимнастики, массажа и медикаментозных средств.
Заболевания, которое могут привести к укорочению ахилла:
- Тендинит – острое воспаление ткани сухожилия, которое приводит к нарушению не только его функции, но и гистологической структуры. Такое состояние может быть спровоцировано травмой связки: разрыв, рассечение, ушиб.
- Тендиноз – хроническое воспаление, вызванное неправильным лечением тендинита или тендобурсита. Иногда состояние спровоцировано воспалением синовиальной оболочки коленного сустава, тогда лечить необходимо сразу всю конечность (электрофорез, массаж, ЛФК).
- Удаление шишки ахиллова сухожилия – при оперативном вмешательстве всегда есть риск травмы или инфицирования. Надрез во время операции приводит к нарушению структуры связки и её постепенному укорочению. Вместе с образованием удаляется и часть здоровых тканей, что уменьшает длину сухожилия. Удлинение возможно оперативным путём или с помощью физических нагрузок.
- Энтезопатия голеностопного сустава. Развивается в результате сокращения икроножной мышцы. При таком заболевании растягивание ахилла с помощью упражнений считается главным методом лечения. Можно также удлинять мышцу с помощью массажа, но эффект будет заметен только после длительной терапии. Дополнить ее рекомендуется приемом препаратов кальция.
Для поддержания прочности костей и связок рекомендуется правильно и разнообразно питаться, рацион должен быть насыщен необходимыми витаминами и микроэлементами.
Методы лечения разрывов ахиллова сухожилия в Израиле
Отметим, что существует два основных метода лечения такой травмы — оперативный и консервативный. Установить показания для назначения того или иного метода лечения помогают новые методы неинвазивной диагностики, в том числе УЗИ.
Проведение консервативного лечения возможно, если:
- с момента получения травмы прошло немного времени (несколько часов);
- пациент не планирует в дальнейшем заниматься спортом (например, в силу возраста);
- при сгибании подошвы стопы на угол 20 градусов УЗИ показывает полное совмещение концов сухожилия.
Суть безоперационного лечения состоит в том, что нога иммобилизуется посредством гипсовой лонгеты, брейсов, ортезов на срок от 6 до 8 недель. Носок ноги при этом вытянут, чтобы обеспечить срастание тканей сухожилия. В некоторых случаях возможна функциональная иммобилизация, при которой голеностопный сустав не полностью обездвижен. Такого рода лечение показано пожилым людям с низкой двигательной активностью, при риске плохой заживляемости операционной раны вследствие неудовлетворительного общего состояния или имеющихся заболеваний, а также в случае отказа пациента от операции.
В иных случаях израильские ортопеды рекомендуют проведение операции, при которой разорванное сухожилие будет сшито с последующим восстановлением функциональных возможностей конечности.
Расстройство аутистического спектра
Аутизм — это клинически разнородная группа расстройств психологического развития, характеризующаяся качественными отклонениями в социальном взаимодействии и способах общения, а также ограниченным, стереотипным, повторяющимся набором интересов и занятий. В дополнение к этим специфическим диагностическим признакам, часто встречается ряд других неспецифических проблем, таких как фобии, нарушения сна и питания, агрессия и аутоагрессия, которые следует определять как сопутствующие для РАС состояния. Это заболевание выявляется уже в возрасте 1,5 -2 лет, когда ребенок должен активно разговаривать и познавать окружающий мир. Исследования показывают, что среди детей с аутизмом до 41% могут передвигаться на носках.
Время занятий в бассейне
Первые занятия длятся около 20 минут, постепенно время увеличивается до 45-60 минут.
Периодичность занятий аквагимнастикой
В первое время — не менее 4 раз в неделю и даже чаще (с перерывом на 1 выходной), по мере улучшения состояния — 2-3 раза в неделю.
Температура воды в бассейне
Вода в бассейне должна быть теплой (не ниже 30 градусов), в этом случае уменьшается спазм мышц, происходит расслабление мускулатуры, улучшается обмен веществ, облегчается боль.
Требования к бассейну
- борта бассейна должны быть оборудованы вмонтированными поручнями, обеспечивающими страховку в различных функциональных ситуациях;
- в бассейн должно быть удобно входить;
- помещение, в котором расположен бассейн, должно быть оборудовано хорошей вентиляцией
Перечень упражнений в бассейне в зависимости от этапа реабилитации
- Начальный этап реабилитации в воде
Лечебная физкультура в воде проводится сразу после снятия гипса. Первые упражнения посвящены дыхательной гимнастике. Гидростатическое давление воды воздействует грудную клетку и брюшную полость таким образом, что затрудняется вдох. Выдох получается облегченным. Инструктор объясняет, что выдох необходимо делать во время усилия, в этом случае организм оптимально готовится к нагрузкам, а кровь насыщается с кислородом. Акцент делается на активные движения ногами. Все упражнения выполняются около поручня — выпады в стороны, подъемы на носочки, полуприседания, имитация езды на велосипеде, перекатывание стопой мячика, хождение по нудлу. Во время выполнения этих упражнений нагружаются волокна ахиллова сухожилия и суставы
Важно, чтобы были задействованы обе ноги. Через несколько дней можно менять направления движений, чтобы увеличить нагрузку на мышцы
Упражнения можно выполнять как в горизонтальном, так и в вертикальном положении тела. Затем присоединяются специальные водные тренажеры. Особенно ценный тренажер – подводная беговая дорожка, на которой вырабатывается правильная походка. На тренажерах следует заниматься только под контролем специалиста.
- Второй этап реабилитации.
Если врач разрешает переходит к следующему этапу, можно усложнить движения и отойти от поручня. Например, можно ходить по дну бассейна, делая акцент на перекат ступни, ходить высоко поднимая колени, ходить на носках вперед и в бок приставными шагами, спиной вперед
Важно, что пациент чувствовал, что движения в обеих конечностях симметричные и отрабатывал их. В воде облегчается ходьба переменным шагом двумя ногами
Это приводит к устранению чувства страха, воодушевляет больного надеждой и облегчает переход к другим видам упражнений на земле.
Особенно рекомендуются занятия по аквааэробике с нудлами, которые помогают улучшить баланс и координацию, растянуть икроножные мышцы и пяточное сухожилие. На 10-11 неделе в бассейне включаются беговые упражнения, выполняемые вначале с поясом-поплавком, упражнения с ластами, а также подскоки. На подводной беговой дорожке можно бегать. На этом этапе происходит прогрессивное укрепление всех мышц и суставов ног.
- Заключительный этап реабилитации
После того как исчезнут острые боли при ходьбе, можно приступать к более активным тренировкам, например, к плаванию и к занятиям по аквааэробике в общих группах. Любое плавание быстро восстанавливает тонус мышц. Рекомендуется плавание в ластах и в специальных аквасапогах. Но с плавать надо начинать после нескольких занятий по аквааэробике, когда сухожилие уже окрепнет. Какое-то время лучше плавать и заниматься аквааэробикой в общих группах с тейпированным сухожилием. Правильный тейпинг облегчает лимфодренаж, снимает воспаление и стабилизирует сустав.
***
Доказано, что восстановительный период после разрыва или растяжения ахиллова сухожилия с активным применением аквагимнастики, проходит намного быстрее и эффективнее. Инструктор расписывает индивидуальный режим занятий с учетом физической подготовки пациента, возраста и тяжести процесса. Для каждого этапа реабилитации ставится определенная цель. Помимо разработки сустава и укрепления сухожилия аквагимнастика положительно сказывается на всех функциях организма, улучшает тонус мышц, повышает выносливость и эмоциональный настрой человека.
Симптомы и диагностика повреждений ахиллова сухожилия
В большинстве случаев при такой травме человек ощущает внезапную сильную боль, иногда в момент травмы может отмечаться треск или хруст. Функциональность пострадавшей конечности резко снижается.
Через некоторое время возникает отек, а затем гематома, которая в течение нескольких дней увеличивается в размерах и захватывает нижнюю часть ноги вплоть до пальцев. В некоторых случаях по ходу ахиллова сухожилия появляется ямка. Поскольку пострадавший не может вытягивать стопу, нарушается походка, возникает хромота, в некоторых случаях боль настолько сильна, что человек вообще не может наступать на ногу.
Для исключения ошибок в диагностике врач выполняет особые диагностические тесты — сжатия голени, игольчатый и др. Дополнительными методами обследования выступают рентгенография голеностопного сустава в разных проекциях, а также ультразвуковое исследование конечности в области ахиллова сухожилия.
Методы реабилитации
Лечение разрыва ахиллова сухожилия может проходить консервативно, но, в случае полного разрыва, необходимо проведение операции.
Во время операции сухожилие сшивается специальными нерассасывающимися материалами. Метод является наиболее эффективным и минимизирует риск повторного разрыва.
Помимо операционного, существует и консервативный метод лечения. Данный способ подразумевает длительную реабилитацию, исключая хирургическое вторжение. Нет точных данных о том, сколько времени это может занять. Результат зависит во многом от индивидуальных характеристик больного, терпения и выполнения всех упражнений.
Показанием к консервативной методике служит сахарный диабет, сердечно-сосудистые и неврологические заболевания в период обострения, воспаления периферических сосудов.
Однако, вне зависимости от способа лечения, существует единый комплекс восстановления. Так, обязательными при разрыве ахиллова сухожилия являются:
- ЛФК,
- физиотерапия,
- упражнения в ходьбе с костылями.
При надрыве достаточно обездвижить ногу при помощи гипсовой лонгеты. Естественно, человек теряет возможность нормально ходить, приходится использовать костыли либо трость, однако на первоначальном этапе обездвиживание стопы является необходимым условием для сращивания сухожилия. Ношение гипса при этой травме достаточно длительное – до 10 недель.
Программа реабилитации после разрыва ахиллова сухожилия проходит в несколько этапов, в зависимости от степени заживления травмы.
Первый этап, пока нога еще находится в гипсе, не предполагает активных физических упражнений, направлен на улучшение кровообращения в травмированной конечности и предупреждение отеков. В этот период показаны легкие физические упражнения и массаж.

После снятия гипса начинается осторожное восстановление подвижности сустава
Если имеется лишний вес, крайне важно сбросить хотя бы немного, для уменьшения нагрузки на ногу
В этот период нужно начинать ходить, примерно по 20-25 минут в день, и продолжать делать массаж для предупреждения отеков. Можно обратиться к компетентному мануальному терапевту.
Когда скорость ходьбы будет уже около шести километров в час, можно переходить к медленному бегу и упражнениям на многоплоскостное движение стопой.
Физические упражнения для укрепления ахилла
В реабилитации после травмы или оперативного вмешательства на ахилле важно добиться заживления и полного восстановления гистологической структуры связки. Не стоит спешить и сразу приступать к разработке сухожилия
Необходимо дождаться полного исчезновения всех признаков воспаления и только потом начинать реабилитацию.
Для каждого заболевания существуют свои сроки реабилитации:
- Отрыв сухожилия от кости. Характеризуется нарушением целостности не только сухожилия, но и бугорков пяточной кости, поэтому главной задачей лечения является восстановление целостности кости. В зависимости от пола и возраста лечение займет от 6 мес до 1 года. Чаще всего такое состояние связано с дефицитом кальция в организме. Это приводит к обызвествлению. Расположение ионов кальция в этом случае изменяется под действием некоторых лекарственных препаратов или нарушения функции паращитовидных желёз.
- Разрыв ахилла возле икроножной мышцы. В этом месте сухожилие имеет внушительную толщину, так как получает больше всего питательных веществ путём диффузии. Поэтому восстановление будет быстрым и займёт меньше 6 месяцев. При этом важную роль играет и растягивание, и укрепление икроножной мышцы, ведь она тоже пострадает.
- При отрыве сухожилия от веретенообразной мышцы происходит нарушение позиции всех структур голени: икра занимает сокращённое положение сверху, а сухожилие укорачивается и располагается внизу около пяточной кости. Лечение заключается в сшивании и удлинении сухожилия и мышцы оперативным путём. Реабилитация займет не менее полугода.
- Упражнение на растяжку и укрепление задней поверхности лодыжки. Принять положение стоя, ноги вместе. Подниматься и опускаться на носочки максимальное количество раз. По возможности встать на возвышенность, чтобы пятка свисала ниже уровня опоры, и делать такие же движения.
- Из положения стоя сделать шаг назад, сохраняя опору тела на передней ноге. Задняя нога ровная, стоит на носочке. Опустить пятку задней ноги к полу, сохраняя выпрямленный коленный сустав. Если пятка без труда опускается на пол, можно увеличить длину шага.
- Принять положение сидя, ноги вперёд. Постараться достать руками до пальцев ноги. При возможности поднимать ногу за пальцы, при этом удерживая свободной рукой коленный сустав рабочей ноги у пола. Хорошее упражнение для реабилитации, когда больной ещё не готов полностью нагружать повреждённую ногу, а бороться с последствиями травмы нужно уже сейчас.
- Принять положение лёжа на спине. Поднять согнутую ногу в коленном суставе и прижать её к животу. Руками с обеих сторон взять за голеностоп. Натягивать на себя стопу до характерной боли в районе ахилла и икроножной мышцы.
Оперативное вмешательство и эндопротезирование
Если восстановить хрящ не удается, и состояние сустава продолжает ухудшаться, единственным способом решить вопрос становится операция эндопротезирования. На смену износившемуся суставу устанавливают специально подобранный протез из биоинертных материалов. Процент осложнений и отторжений здесь минимальный, восстанавливаются пациенты быстро, но полная реабилитация после операции занимает до 3 месяцев. Операция — эффективный и безопасный, но сложный и травматичный метод лечения. Чтобы ее избежать при первых подозрениях на проблемы с суставами, нужно сразу обратиться к врачу и строго следовать его рекомендациям.
Лекарственные препараты
Медикаментозная терапия остеоартрита обычно включает хондропротекторы и нестероидные противовоспалительные средства (НПВС). Последние нужны для купирования воспалительного процесса, снятия боли и отеков. Хондропротекторы способствуют восстановлению хряща их назначают длительными курсами, а эффект развивается постепенно. Сегодня прием хондропротекторов — главный пункт профилактики и лечения заболеваний суставов, связанных с разрушением хряща.
Действующие вещества большинства хондропротекторов — глюкозамин и хондроитин. Это естественные компоненты межклеточного вещества хрящевой ткани, костей, связок и синовиальной жидкости, синтез которых обычно уменьшается с возрастом или в силу других причин. Они не только восполняют дефицит, но и стимулируют выработку других важных компонентов хондроцитами, например, протеогликанов, что также ускоряет регенерацию. Хондроитин дополнительно оказывает обезболивающее действие, что позволяет снизить дозу противовоспалительных препаратов или даже полностью отказаться от их приема.
Оптимально использовать для восстановления хрящевой ткани препараты, содержащие одновременно глюкозамин и хондроитин, например, «Терафлекс». Это современный хондропротектор с минимальными побочными эффектами1. Его назначают для лечения остеоартроза, дегенеративных заболеваний суставов и позвоночника. При усилении боли, когда требуется активная противовоспалительная терапия, используют «Терафлекс Адванс», в состав которого, помимо упомянутых компонентов, входит ибупрофен (противовоспалительное средство). Курс лечения не превышает 3 недель, дальнейшее применение препарата следует согласовывать с врачом. В линейке есть средство для наружного использования — «Терафлекс Хондокрем Форте», содержащий хондроитин и мелоксикам (противовоспалительное средство). Он способен подавлять воспаление, уменьшать отек, повышать подвижность сустава, купировать боль, при этом способствует восстановлению сустава.
Симптомы проблем с хрящевой тканью
Нервных волокон в хряще нет, поэтому при его разрушении боль появляется не сразу. Первым признаком его повреждения и дефицита синовиальной жидкости может стать хруст, пощелкивание при движениях. Выраженные симптомы обычно возникают, когда начинают страдать окружающие ткани. Например, при разрушении межпозвонковых дисков сдавливаются нервные корешки, что вызывает онемение и боли в областях, куда ведет зажатый нерв. В суставах конечностей из-за дегенерации хрящей снижается объем движений, появляются болевые ощущения. Следующий этап — отеки, увеличение в объеме, деформация костей, нарастание болей и еще большее ограничение движений в суставах. Чаще всего страдают хрящи коленных и тазобедренных суставов — на них приходится самая большая нагрузка, а также межпозвонковые диски: остеохондроз — одно из самых распространенных заболеваний в мире.
Причины разрушения хрящевой ткани
Хрящ в суставах подвергается значительным нагрузкам, и в определенных обстоятельствах он не выдерживает: начинает разрушаться. Особенно, если в организме происходят изменения, снижающие его регенеративные способности. В этом случае развивается остеоартрит — заболевание, вызванное дистрофическими изменениями или разрушением хрящевой и костной тканей суставов. Раньше использовалось еще одно название данного состояния — остеоартроз, подчеркивающее возрастной характер изменений. Но, так как на фоне разрушения костно-хрящевых структур неизбежно развиваются воспалительные процессы, и именно они вызывают характерные симптомы, сейчас преимущественно используется термин «остеоартрит», а согласно международной классификации болезней (МКБ-10) оба эти диагноза считаются синонимами. В отношении дистрофических изменений, связанных с разрушением хрящевой и костной тканей позвоночника, принято использовать термин «остеохондроз».
Важные рекомендации
- Активный образ жизни — взбирание по шведской стенке, ходьба босиком по пересеченной местности, захват предметов пальцами ног, прыжки, плавание.
- Подвижные игры
- Адекватная обувь — гибкая, удобная, легкая, выбранная по размеру.
- Контроль за состоянием стоп ( мозоли, раны) и ног (синяки).
- Наблюдение за координацией (задевает дверные проемы, запутываются ноги, спотыкается), поведением (ритуалы, нарушения коммуникации и т.д.).
- Наблюдение у доктора каждые 6 месяцев.
При идиопатической ходьбе на носочках НЕ ЭФФЕКТИВНЫ:
- Ношение ортопедической обуви с высоким жестким задником при отсутствии ортопедической патологии. Ортопедическая обувь при отсутствии показаний ограничивает объём движений и доставляет дискомфорт ребенку, препятствуя нормальной полноценной работе мышц стопы.
- Массаж. При наличии у ребенка различных неврологических заболеваний массаж может быть вреден.
- Физиопроцедуры ( электрофорез, магниты, токи и т.д. ) могут приносить ребенку неприятные ощущения.
- Парафиновые/грязевые обертывания ( данный метод имеет риск получения ожога, а также усугубляет ситуацию у детей с низким мышечным тонусом в ногах).
- Витамины. Нет связи дефицита витаминов и идиопатической ходьбы на носочках.
- Ноотропные препараты. Считается, что ноотропы способны стимулировать умственную деятельность, активизировать когнитивные функции, улучшать память и увеличивать способность к обучению. Предполагается, что ноотропы увеличивают устойчивость мозга к разнообразным вредным воздействиям, таким как чрезмерные нагрузки или гипоксия. Однако, имеется отсутствие доказательной базы ( нет достоверных данных, о положительном эффекте этой группы препаратов на состояние ребенка ).
- Грубая растяжка. Создает негативные ассоциации у ребенка к физическим упражнениям.
- Остеопатическая коррекция. Высокая стоимость и отсутствие положительного эффекта.
- Иглоукалывание и его альтернативы. Это больно и неприятно.9.
Хирургическое лечение разрывов ахиллова сухожилия
Не стоит откладывать визит к врачу ни на минуту. Результаты операции будут тем лучше, чем раньше пациент обратился за медицинской помощью. С течением времени мышцы пострадавшей конечности укорачиваются, и совместить, а тем более сшить концы разорванного сухожилия становится невозможно.
Сегодня операции при разрывах ахиллова сухожилия все чаще проводятся в Израиле с использованием малоинвазивных хирургических методик — например, сшивание сухожилия при помощи отдельных проколов кожи или эндоскопическим доступом. Метод анестезии специалист выбирает, исходя из показаний и пожеланий пациента (возможна спинальная и местная анестезия, а также общий наркоз).
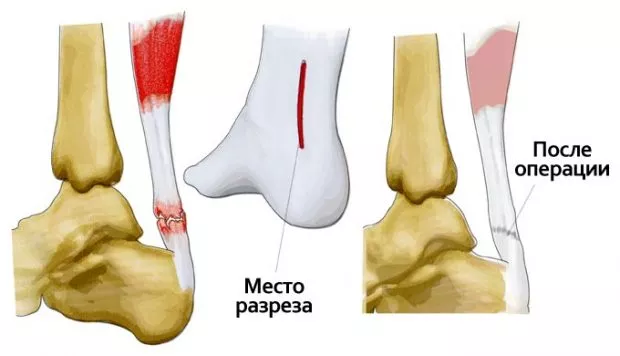
При выборе классического варианта операции по поводу разрыва ахиллова сухожилия хирург выполняет длинный (8-10 см) разрез на задней стороне голени, который позволяет получить доступ к сухожилию. После этого концы сухожилия зачищаются и сшиваются прочной хирургической нитью. Такая операция сегодня выполняется все реже, поскольку имеет серьезные минусы, в первую очередь это длинный разрез, который может долго заживать и образовать некрасивый рубец.
Если после травмы прошло больше 20 дней, разрыв называется застарелым. Такие травмы лечат посредством пластики сухожилия.
По окончанию хирургического вмешательства нога иммобилизуется. Срок иммобилизации индивидуален, при необходимости продлевается. Риск развития осложнений относительно небольшой. Для профилактики образования тромбов назначаются специальные лекарства. Малоинвазивные хирургические технологии, применяемые в центре «Рамат-Авив», дают возможность обеспечить быстрое заживление операционной раны и восстановление пациента.







