Щелчки в тазобедренных суставах: лечение в москве
Содержание:
- Причины «сверху» и причины «снизу»
- Классификация болезней суставов по характеру патологического процесса
- Остеоартрит
- Если хрустит в плече
- Особенности диагностики гонартроза
- Почему возникает щелканье в суставе и виды синдрома
- Как предупредить проблему
- Причины щелчков
- Причины
- Главные клинические проявления коксартроза
- Причины
- Лечение артритов
Причины «сверху» и причины «снизу»
Причин боли в тазобедренном суставе очень много. Условно их можно поделить на две большие группы.
- «Причины сверху».
Над тазобедренным суставом есть структуры, нарушения в которых могут приводить к боли в бедре. К ним относятся поясничный отдел позвоночника, крестцово-повздошное сочленение, копчик. Грыжа, воспаление или травма в них проявляются болезненностью в тазу.
- «Причины снизу».
Болеть тазобедренный сустав может и при гонартрозе – дегенеративных изменениях в колене. После комплексной диагностики у пациентов с болью в колене очень часто обнаруживают и дистрофические процессы в области бедра.
Если у вас болит тазобедренный сустав, это может быть не коксартроз, а гонартроз
Классификация болезней суставов по характеру патологического процесса
1. Воспалительные и инфекционные.
В этом случае в организме развивается инфекционный, аллергический или аутоиммунный процесс, который и вызывает воспаление сустава. Появляются отеки и припухлости. Всего за несколько часов симптомы прогрессируют максимально, а затем отступают и переходят в хроническую фазу.
Чтобы определить степень воспаления, проводят рентгенологическое обследование. Так, при второй степени артрита на снимках заметны разрушения хрящевой и костной ткани, как и при остеоартрозе 2 степени, а на третьей – значительная деформация сустава.
В эту группу входят:
- ревматоидный артрит;
- инфекционно-аллергический артрит;
- подагра;
- болезнь Бехтерева;
- псориатический артрит и др.
Причиной артрита может стать ангина, скарлатина, гонорея и любая другая инфекция
2. Дегенеративные заболевания суставов.
Чаще всего они вызваны изнашиванием хрящевых тканей, но также возникают на фоне остеопороза – сниженной плотности костной ткани. Артроз тазобедренного сустава, коленного, локтевого проявляется постепенно – начиная с небольшой боли после тяжелого дня. Со временем болезненность усиливается даже после отдыха, подвижность ограничивается. Сустав может ныть на погоду и отекать. Деформирующий артроз колена и тазобедренного сустава является самой частой причиной инвалидности при болезнях суставов.
Определить степень поражения сустава позволяет рентген, а также МРТ. На начальной стадии заметно незначительное сокращение высоты щели из-за истончения хрящевой ткани. На второй стадии полость уменьшается на треть от нормы, появляются костные наросты. Третья – характеризутся необратимыми деформациями вплоть до сращения костей. В этом случае поможет только эндопротезирование сустава, однако и к нему есть определенные противопоказания.
Йога – отличное профилактическое средство против артроза и остеохондроза
3. Врожденные патологии суставов.
Чаще всего диагностируют врожденный вывих бедра в сочетании с дисплазией тазобедренного сустава. Если заболевание не лечить, оно прогрессирует и вызовет проблемы с походкой и формированием осанки ребенка. Скорректировать врожденный вывих можно консервативно.
Несколько реже встречается синдром Марфана, который проявляется увеличенной подвижностью суставов, нарушением осанки и килевидной грудной клеткой. Люди с таким диагнозом чаще остальных попадают в больницу с переломом или вывихом, однако это состояние вполне можно держать под контролем.
Болезням суставов подвержены даже младенцы
4. Болезни околосуставных тканей.
Эти патологии хоть и не затрагивают сустав, но способны серьезно ухудшить его работу без адекватной терапии. К ним относят тендиниты, бурситы, лигаментиты, фиброзиты – воспаления сухожилий, суставных сумок, связок и фасций. Как правило, они развиваются после чрезмерных физических нагрузок, «застуживания» конечностей.
При таких болезнях дискомфорт ощущается только во время активных движений, при этом во время массажа или пальпации человек ни на что не жалуется. При поражениях околосуставных тканей всегда есть точка максимальной боли, в то время как при артрите, например, боль «разлита».
Болезни околосуставных тканей не менее опасны, чем патологии суставов
Остеоартрит
Артрит ( воспаление сустава ) наиболее частая причина появления болей в суставе и очень большое количество людей страдает от этого заболевании. Иногда остеоартрит называют дегенеративным, имея ввиду, что хрящевая ткань, выстилающая поверхности сустава, со временем подвергается дегенеративно- дистрофическим изменениям и поврежденные хрящи травмируют друг друга, вызывая появление таких симптомов, как боль в суставе, воспаление, скованность и ограничение подвижности. В США от остеоартрита страдает около 27 миллионов человек. Симптомы обычно начинаются после 40 лет и прогрессируют медленно. А в возрасте после 60 лет до половины людей в той или иной степени сталкиваются с этим заболеванием. Остеоартрит чаще поражает крупные суставы, подвергающиеся большей нагрузке ( тазобедренные, коленные и голеностопные). Повышенный вес увеличивает риск этого заболевания. Отмечено, что у людей с повышенным весом ( как у мужчин, так и женщин) в три раза больше вероятность появление этой болезни по сравнению с людьми с нормальным весом ( той же возрастной и гендерной группы).
Если хрустит в плече
Почему у человека хрустят кости в районе предплечья? Из-за недостатка кальция и воды, из-за слабости связок и организма в целом. Если причина проблем в этом, то хруст будет слышен только тогда, когда пациент поднимает руки вверх или разводит их в разные стороны.
Если кости часто хрустят при обычном движении, возможно, дело в возрастных деформациях или в чрезмерной физической нагрузке, в перенапряжении.
Но, если ранее была травма, звук может свидетельствовать о развитии осложнений. Если помимо хруста беспокоит болевой синдром, нужно обследоваться, чтобы исключить артроз, остеоартроз, артрит, ревматизм.
Особенности диагностики гонартроза
Для точной постановки диагноза делают несколько рентген-снимков – в трех проекциях: фасной, аксиальной (колено согнуто под углом 60°) и профильной. На снимке будет видно заострение и вытягивание межмыщелкового возвышения, суставная щель сужается, в задней части мыщелка бедренной и большеберцовой костей появляются остеофиты.
Рентген-снимки показывают одну из стадий гонартроза. При нулевой – изменения отсутствуют. При первой – признаки носят сомнительный характер. При второй – изменения минимальны, есть единичные остеофиты и незначительное сужение суставной щели. При третьей – остеофитов много, а щель сужена умеренно. Четвертая степень характеризуется выраженными изменениями, когда суставная щель почти не прослеживается, присутствуют грубые остеофиты.
Если у вас появились несколько или хотя бы один признак – болезненность, утренняя скованность, увеличение объема сустава, – не откладывайте визит к ортопеду. На ранних стадиях проблема решается гораздо легче, чем тогда, когда дегенеративные изменения уже приобрели необратимый характер.
Почему возникает щелканье в суставе и виды синдрома
Синдром щелкающего бедра бывает:
- Наружный — щелканье и боль появляются снаружи, когда происходит соприкосновения подвздошно-большеберцового тракта и большого вертела.
- Внутренний — возникает из-за перекатывания через головку бедренной кости подвздошно-поясничной мышцы (при вращении ноги).
- Внутрисуставной — спровоцирован изменением тканей внутри самой капсулы (при разрыве вертлужной губы, хондроматозе, остеоартрозе).
Для установления причин проводится рентгенография сустава, ультразвуковое исследование тканей, компьютерная, магнитно-резонансная томография, лабораторная диагностика — анализ крови, синовиальной жидкости (при необходимости). Причины, которые влияют на развитие синдрома:
- избыточный вес,
- расстройства метаболизма,
- сильные нагрузки на сустав,
- тяжело протекающая беременность и проблемные роды у женщин,
- неправильное положение стоп и искривление позвоночника,
- дефицит витаминов, минералов в рационе,
- ревматоидной, асептический или инфекционный артрит,
- болезни соединительной ткани, анкилозы,
- последствия травм,
- нарушение фиксации сустава (из-за слабости средней, а также большой ягодичной мышцы, укорочение поясничной мышцы),
- компрессия сухожилий.
Что делать и как лечить?
Общие рекомендации:
- Стараться избегать движений, при которых появляется боль.
- Делать упражнения для растяжки ягодичных и поясничных мышц.
- Проходить курс лечебной гимнастики, массажа, кинезиотерапии, физиотерапии (электростимуляция, иглоукалывание, фармакопунктура, рефлексотерапия).
- Пройти курс лекарственной терапии:
- НПВС («Ибупрофен», «Диклофенак» и др.), а если болит нога или область сустава — анальгетики.
- лекарства для нормализации кровообращения,
- витамины и микроэлементы (цинк, фосфор, кальций, витамины А, Е, В).
- средства с гиалуроновой кислотой,
- инъекции гормонов в сухожилия («Гидрокортизон», «Лидокаин»), хондропротекторов.
Упражнения на растяжку подвздошно-поясничной мышцы
- Мостик: нужно лечь на пол. Согнуть ноги в коленях, стараясь пятки придвинуть наиболее близко к тазу. Руки в это время на полу, параллельно друг другу.
- Уголок сидя. Лечь, поднять голени, колени согнуть. Положить руки на переднюю поверхность голеней и поднять верхнюю часть туловища, затем вытягивать руки перед собой. В таком положении нужно держаться 10—15 секунд.
- Планка. Сесть на пол и завести руки позади себя пальцами вперед. Медленно поднять таз, ноги согнуть на 90 градусов. Выпрямлять ноги, удерживая позицию 20—30 секунд.
- Низкий выпад. Одну ногу согнуть, другую расположить как можно более параллельно к полу. Верхнюю часть туловища приподымать.
Массаж тазобедренного сустава
Капсула сустава расположена глубоко, закрыта массивными мышцами и жировой тканью, что делает ее труднодоступной для массажа. Точки где можно массажировать: область на грани большого вертела и седалищного бугра, а также место прикрепления портняжной мышцы. Также для улучшения крово- и лимфотока делают массаж мышц, покрывающих сустав. При массаже тазобедренного сустава разрешается:
- поглаживать,
- похлопывать (в том числе тыльной поверхностью кисти),
- выравнивать,
- сжимать,
- надавливать,
- поколачивать разведенными пальцами кисти,
- разминать,
- встряхивать.
Народная медицина
Когда щелкает сустав в бедре, то народные методы являются дополнительным способом лечения. Перед применением дополнительных методов следует посоветоваться с врачом, учесть рекомендации, замечания и не заниматься самолечением, ведь неправильно применяемые средства усугубляют проблему.
Полезные рецепты:
- 100 г отрубей залить 0,5 литра молока, настаивать 20 мин. Наложить кашицу на область сочленения на 1 час.
- 100 г растительного масла смешать с соком 1 апельсина, нанести на пораженный участок, сверху прикрыть пищевой пленкой на полчаса.
- Крутым кипятком 0,5 литра залить 2—3 шишки и настаивать на протяжении 10—12 часов, принимать каждый день по 1 стакану.
- Из окопника и сабельника, собранных самостоятельно, сделать настойку. Можно купить готовую в аптеке и применять по инструкции.
Как предупредить проблему
Если вы остановились на эндопротезировании сустава, приготовьтесь к регулярным посещениям медиков и прохождению клинических обследований. Периодическая рентгенография поможет заранее выявить проблему – изменения в костной ткани или имплантате. Бить тревогу стоит при малейших намеках на «неполадки» в эндопротезе – нарушениях его функций, покраснениях, отечности.
Если вы еще не приняли решения о методе лечения артроза или остеоартроза, рассмотрите альтернативный вариант, который не дает осложнений и имеет минимум противопоказаний. Внутрисуставные инъекции «Нолтрекс» – заменителя синовиальной жидкости – показаны при артрозе второй и даже третьей степени. Курс включает несколько уколов с интервалом в неделю, после чего восстанавливается вязкость суставной жидкости, хрящи перестают тереться друг о друга – пациент может вернуться к привычному образу жизни на длительный период.
В отличие от хирургического вмешательства, внутрисуставные инъекции Noltrex не опасны для здоровья, а также не требуют от вас серьезных усилий в период восстановления. Инфицирование и постоперационные осложнения исключены, если пройти курс в условиях медкабинета, под контролем УЗИ, с рекомендованной периодичностью
Операция, в свою очередь, – это огромный риск, и совершенно не важно, экстренная она или плановая
Причины щелчков
Появление щелчков в первые месяцы после эндопротезирования обусловлено движениями околосуставных связок, мышц, мышечных сухожилий. При движениях они «трутся» друг о друга или соприкасаются с костями, что сопровождается характерными звуками. Подобные щелчки вызывают раздражение у пациентов, но никоим образом не вредят их здоровью.
В более поздние сроки щелчки могут возникать из-за изменения пространственной ориентации компонентов эндопротеза. Как известно, с годами имплант немного изнашивается, а его суставные поверхности теряют конгруэнтность. В результате между частями протеза возникает несоответствие, из-за чего они сталкиваются между собой при движениях. Это и приводит к появлению звуков. В некоторых случаях у человека может возникать ощущение, что твердые части эндопротеза контактируют между собой.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика. Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены. Узнать подробнее
Отметим, что в норме щелканье не должно сопровождаться болью или другими тревожными симптомами.
Признаки патологических щелчков:
- болезненные ощущения в области сустава;
- появление выраженного дискомфорта в колене или бедре;
- ограничение движений в нижней конечности;
- повышение температуры, гиперемия кожи, отечность в области прооперированного сустава.
Появление перечисленных симптомов может указывать на поздние послеоперационные осложнения. К наиболее частым из них можно отнести перипротезную инфекцию, расшатывание и нестабильность компонентов эндопротеза.
Причины
Травма
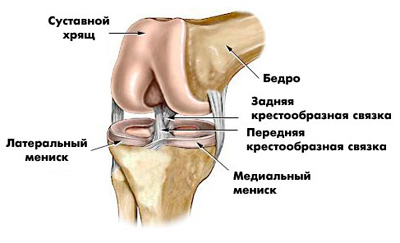 Боль в колене может быть вызвана травмой. Это – самая распространенная причина. Травма колена обычно возникает при одном из следующих обстоятельств:
Боль в колене может быть вызвана травмой. Это – самая распространенная причина. Травма колена обычно возникает при одном из следующих обстоятельств:
- сильный удар по колену или удар коленом о твердый предмет;
- падение;
- резкий чрезмерный или нехарактерный изгиб сустава.
В результате травмы может произойти перелом кости, вывих, повреждение сухожилий или связок, повреждение менисков (хрящей-амортизаторов, выполняющих роль прокладки между костями в суставе).
В случае травмы наблюдается острая боль, колено отекает. Возможны также возникновение гематомы (кровоподтека), нарушение кровоснабжения (в этом случае кожные покровы бледнеют, колено затекает, возможно возникновение чувства холода и покалывания).
При менископатии (повреждении мениска) острая боль проходит через 2-3 недели. Но последствия травмы могут ощущаться годами, в виде обострений – возвращения боли при нагрузке или неудачном движении.
Чрезмерные нагрузки
Повреждение колена может быть вызвано не только единовременным воздействием (травмой), но и факторами, действующими в течение длительного времени. Ведь коленный сустав – не только один из самых сложных в человеческом организме, но и несёт значительные нагрузки, особенно при ходьбе – тут уж практически вся нагрузка ложится именно на него. Нагрузка может быть чрезмерной. Заболевания коленного сустава возможны у профессиональных спортсменов, а также у людей, чья работа связана с переноской тяжестей или долгой ходьбой.
В результате подобных нагрузок могут развиться бурсит коленного сустава (воспаление слизистой синовиальной сумки), тендинит, тендиоз (заболевания соединительной ткани сустава), а также некоторые другие заболевания.
Артроз
Артроз коленного сустава (остеоартроз коленного сустава, гонатроз) – это дегенеративно-дистрофическое заболевание сустава, то есть патологические изменения, вызванные разрушением (прежде всего, физическим износом) и нарушениями питания тканей сустава. Первичный артроз обычно обусловлен возрастными изменениями и носит двусторонний характер. Возможен также вторичный артроз – следствие других заболеваний сустава, например, таких как артрит, подагра и т.п.
Первыми симптомами гонартроза являются боли в колене, появляющиеся при подъеме по лестнице, вставании из положения на корточках, ходьбе на длинные дистанции. Боль, как правило, сопровождается хрустом и ощущением сдавленности в суставе. На начальной стадии заболевания в покое колено не болит.
Артрит
Артрит коленного сустава – это воспалительное заболевание сустава, которое может быть вызвано различными причинами – и дегенеративными изменениями суставного хряща (то есть в этом случае артриту предшествует остеоартроз), и инфекцией. Существуют различные виды артритов – посттравматический, реактивный, ревматоидный, подагрический. Наиболее часто встречается ревматоидный артрит, вызванный нарушениями иммунной системы.
При артрите боль может наблюдаться и в состоянии покоя (ночью боль усиливается). Физическая нагрузка (ходьба) также ведет к усилению боли. Боль проявляется при полном сгибании или разгибании колена. Наиболее комфортно больной чувствует себя, если его колено полусогнуто.
Боль в колене сопровождается припухлостью (отеком) сустава, покраснением в области сустава. Сустав может быть горячим на ощупь.
Изолированное воспаление коленного сустава наблюдается редко и чаще всего в молодом возрасте. В большинстве случаем артрит коленного сустава – лишь частный случай множественного поражения суставов (полиартрита), и тогда боль в колене сочетается с болью и в других суставах.
Подробнее об артритах
Другие причины боли в колене
Боль в колене может быть вызвана также:
- коксартрозом (артрозом тазобедренного сустава). В этом случае боль в колене носит отраженный характер (иррадиирует в колено из тазобедренного сустава);
- нарушением кровообращения коленного сустава. Такие боли характерны для подростков в период активного роста;
- опухолями костей (доброкачественными и злокачественными);
- некоторыми другими заболеваниями.
Главные клинические проявления коксартроза
Коксартроз представляет собой самую тяжелую форму деформирующего остеоартроза. При отсутствии терапии он почти всегда приводит к потере функциональности сустава и инвалидности. Развивается артроз тазобедренного сустава в основном после 40 лет у представителей обоих полов, но у женщин протекает тяжелее. Если диагноз поставили до 40 лет, скорее всего, он стал следствием дисплазии суставов.
Примерно в половине случаев коксартроз является вторичным, развивается на фоне таких патологий:
- дефекты костно-суставной системы;
- травмы;
- остеонекроз;
- функциональные перегрузки организма, например из-за лишнего веса или разной длины конечностей.
Коксартроз без лечения – это прямая дорога к инвалидности
Причины
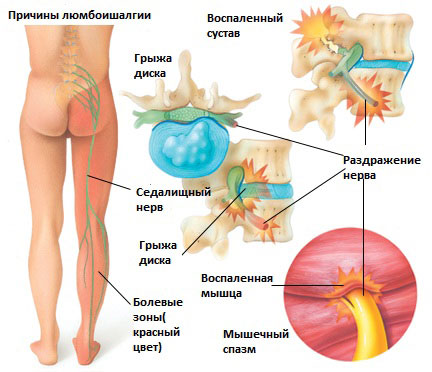
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Лечение артритов
Претерпело большие изменения за последнее время. В один промежуток времени лечение артритов заключалось в назначении аспирина, тепловых процедур и иммобилизации поврежденных суставов с помощью различных ортопедических ортезов. Оказалось, что иммобилизация, для якобы снятия болей, больше приносит вреда, чем пользы. В настоящее время суставам дают меньше времени на отдых и постоянная подвижность в них залог сохранения его функций. Современное лечение остеоартрита состоит в комбинации упражнений, физиотерапии, медикаментов, внутрисуставных инъекций и снижения веса. Отмечается очевидная связь избыточного веса с поражением крупных суставов (коленных, тазобедренных). И снижение веса очень благотворно действует в этих случаях.
В лечении ревматоидного артрита отмечен тоже прогресс. В середине 20 века был впервые применен преднизолон и первые результаты лечения были очень обнадеживающими. Но оказалось, что побочных действий у стероидов не меньше, чем терапевтических. Определенные надежды связывают с недавно открытыми селективными иммунодепрессантами Адалимумаб (Хумира) и другими. Время покажет их эффективность.
Медикаментозное лечение
В настоящее время существует целая группа препаратов: аспирин, индометацин, ибупрофен, напроксен, ингибиторы ЦОГ-2 (целебрекс), стероиды, траматодол, метотрексат, пеницилламин, различные кремы и гели, хондроитинсульфат.
Все медикаменты обладают в той или иной степени рядом побочных действий и их назначение, дозировка и длительность являются исключительной прерогативой врача.
Физиотерапия. Современные физиотерапевтические методики помогают в ряде случаев уменьшить отечность в суставе, увеличить подвижность, снизить болевые ощущения. Но иногда даже длительные курсы физиопроцедур не дают эффекта.
Физические упражнения
Пациенты с болями в суставах стараются избегать физических упражнений, дабы их не травмировать. И, казалось бы, такие виды активности, как длительная ходьба, велоэргометрия или занятия на тредмиле являются уделом только здоровых людей. Но разумные нагрузки с постепенным увеличением объема выполненных упражнений очень благотворно воздействуют на больных с артритом. Наряду с медикаментами и ортезами, физические упражнения помогают улучшить следующие параметры: снизить скованность в суставе и боль, увеличит эластичность мышц и связок сустава, улучшить кровоснабжение хрящевой ткани, улучшить общее самочувствие (сон, настроение), снизить вес.







