Дела сердечные
Содержание:
- Спорт и дети
- Как тренировать сердце и сосуды?
- Прочие рекомендации
- Диагностика миокардита
- Диагностика аритмии
- Как выглядит холестерин?
- Что такое спортивное сердце и какая у него симптоматика?
- Благоприятное влияние физических упражнений на сердечно-сосудистую систему
- Интенсивность тренировок
- Как защитить сердце во время физических нагрузок?
- Диагностика низкого пульса
- How is it diagnosed?
- Виды спортивного сердца
- Нужно ли следить за холестерином здоровым людям?
- Как диагностировать?
- Польза семечек подсолнуха
- Способы диагностики состояния сердечно-сосудистой системы
- Противопоказания к занятиям спортом с синдромом
- Противопоказания к занятиям спортом с синдромом
- Продолжительность кардиотренировок
- Патологическое спортивное сердце
Спорт и дети
Общеизвестно, что в мировом спорте есть 15-летние профессиональные спортсмены. В этом плане открытым и требующим дальнейших исследований остается вопрос связи между аритмией и спортом. Статистика свидетельствует, что 50% спортсменов подросткового возраста имеются изменения со стороны сердечно-сосудистой системы, которые не являются симптомами «спортивного сердца». Поэтому вопрос отбора детей в различные виды спорта крайне актуален.
Врачи разработали целый перечень противопоказаний к профессиональным занятиям спортом. К ним относятся:
- Любые хронические заболевания (соматические или инфекционные);
- Пороки сердца;
- Вегето-сосудистая дистония;
- Аномалии сердечного ритма и проводящей системы;
- Перенесенные кардиты.
Как тренировать сердце и сосуды?

Чтобы кардио упражнения принесли желаемый эффект, необходимо соответствующим образом отрегулировать их продолжительность, интенсивность и частоту. К сожалению, многие из нас, желая увидеть результаты тренировок как можно скорее, повторяют одну и ту же ошибку – совершают слишком интенсивные тренировки в течение короткого периода времени. Аэробные тренировки – это не тот вид спорта, который может принести быстрые результаты. Для того, чтобы развить сердце и сосуды до необходимого уровня нужно время, регулярность тренировок и терпение.
Начините со спокойного, умеренного темпа, в котором вам и вашему телу будет комфортно – вы не задыхаетесь, у вас нет одышки, у вас не кружиться голова и не пульсирует в висках. Полчаса аэробных упражнений в день будет достаточно, если вы лишь начинаете свое знакомство с кардио упражнениями. Постарайтесь не прерывать тренировку и по возможности не останавливайтесь во время выполнения упражнений. Если вам тяжело – снизьте темп или в крайнем случае перейдите на шаг.
Вы можете выполнять упражнения для укрепления сосудов и сердца на беговой дорожке, в парке или на степпере; бег, плавание, езда на велосипеде, гребля, каноэ или аэробика – все эти виды спорта будут развивать вашу сердечно-сосудистую систему.
Чтобы максимизировать эффект от упражнений, лучше всего выбрать ту форму активности, которая задействует как можно большее количество мышечных групп. Тренируясь таким образом, вы сможете не только развить выносливость, но и нарастить мышечную массу, что принесет кроме пользы для здоровья, красивое тело.
Прочие рекомендации

Такие простые истины: здоровый образ жизни.
Для того что бы существенно снизить риск проявления патологий сердца и сосудов следует внимательно относиться к следующим рекомендациям:
- Полный отказ от никотиновой зависимости.
- Регулярные тренировки – не менее 4-5 раз в неделю.
- Полноценное питание. Потребление здоровой пищи, обеспечивающей получение оптимального состава витаминов, белка, жиров и углеводов.
- Избавление от лишнего веса.
- Отказ от потребления соли.
- Ежедневная зарядка и прогулки на свежем воздухе.
- Нормальный отдых – не менее 8 часов полноценного, ночного сна.
- Использование методов очистки сосудов.
Кардионагрузка необходима не только пациентам, имеющим проблемы со здоровьем, но и абсолютно здоровым людям. Простая методика позволит предотвратить развитие серьезных проблем, на фоне которых значительно снижается качество жизни пациента.
Своевременная коррекция жизненного ритма позволит снизить риск проявления серьезных проблем со здоровьем. Общие рекомендации, к которым следует прислушиваться описаны в статье, потому желающие укрепить сосуды и оздоровить сердце могут сделать свой выбор.
Диагностика миокардита
Для диагностики миокардов применяются инструментальные и лабораторные методы, а также биопсия миокарда.
- ЭКГ — могут быть выявлены впервые нарушения ритма и проводимости, иногда инфарктоподобные изменения (особенно в острую фазу воспаления);
- ЭХО КГ — нарушения систолической (в связи с гибелью кардиомиоцитов) и диастолической (из-за отека стенок левого желудочка) функции миокарда;
- МРТ контрастирование с гадолинием хорошо выявляет отек стенки сердца (как один из этапов воспаления), но может быть ложно отрицательным;
- Сцинтиграфия миокарда может быть информативна при подозрении на саркоидозный миокардит, в остальных случаях малоспецифична.
Лабораторные методы включают:
- Исследование клинического анализа крови, которое может выявить повышение СОЭ, увеличения числа лейкоцитов, а при некоторых формах — эозинофилов;
- Исследование значении так называемых кардиоспецифичных ферментов (тропонина Т и КФК) выявляет их повышение, но отрицательный результат не исключает диагноз миокардита;
- Определение сывороточных антимиокардиальных антител.
- Рутинное проведение серологических вирусных исследований не рекомендуется, может оказаться полезным только при диагностики дифтерийного или боррелиозного миокардита
Золотым стандартом для диагностики миокардита является эндомиокардиальная биопсия миокарда (ЭМБ), которая проводиться только в специализированных стационарах и по строгим показаниям. Показания для направления определяются лечащим врачом.
Диагностика аритмии
На вооружении медиков состоит несколько способов выявления аритмий и каждый имеет свои особенности.
- ЭКГ — общедоступный метод, дает информацию о ритме пациента в данный момент времени, позволяет зафиксировать постоянные нарушения и преходящие, если те присутствуют в момент регистрации.
- Холтер-мониторинг ЭКГ — 24-х часовая запись электрокардиограммы. Данным методом возможно установить все нарушения в работе сердца за сутки.
- ЭхоКГ — УЗИ-исследование сердца. Дает возможность зрительно установить наличие аритмии и выявить органическую причину ее возникновения.
- Провокационные тесты: ортостатическая проба, чреспищеводное электро-физиологическое исследование, внутрисердечная регистрация ЭКГ), — способны искуственно вызвать и зарегистрировать аритмию когда не удается зафиксировать ее при суточном мониторинге ввиду преходящего характера.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Приводит ли высокий холестерин к смерти?
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
Что такое спортивное сердце и какая у него симптоматика?
Понятие «спортивное сердце» появилось в 1899 году – так немецкий ученый Хеншен охарактеризовал изменения адаптационного характера, формирующиеся в ходе регулярной интенсивной физической деятельности. Так, спортивное сердце приспособлено к длительным физическим нагрузкам. Но чрезмерное напряжение вызывает патологические изменения в органе, снижающие его функции.
Болезнь «спортивное сердце» характеризуют следующие симптомы:
- брадикардия;
- пониженное артериальное давление;
- смещение толчка левого желудочка влево и его увеличение;
- усиленный пульс в области сонных артерий;
- нарушение сердечного ритма и проводимости сердца;
Спортсмен может жаловаться на снижение работоспособности, головокружение.

Благоприятное влияние физических упражнений на сердечно-сосудистую систему
Спорт оказывает положительных воздействий на здоровье человека. Уменьшается количество жира в организме, что снижает риск ожирения. Снижается уровень холестерина и общего триглицерида в крови, а доля холестерина липопротеинов высокой плотности (ЛПВП) увеличивается. Холестерин ЛПВП способен противостоять сердечно-сосудистым заболеваниям. Плотность капилляров в сердечной мышце увеличивается, а артериальное давление снижается. Тренировки в сочетании с диетой оказывают благоприятное воздействие на больных диабетом. Люди, занимающиеся спортом, легче справляются со стрессовыми ситуациями, поскольку физические нагрузки снимают нервное напряжение. Таким образом, регулярные занятия спортом повышают качество жизни человека.
Недостаток физических нагрузок считается одним из факторов риска сердечно-сосудистых заболеваний. У здоровых молодых людей наблюдалось снижение сердечной функции на 10-15% после периода постельного режима. Наибольшее снижение сердечной функции отмечаются у испытуемых, которые имели самые высокие показатели максимального потребления кислорода (МПК) до начала исследования.
Недостаток физических нагрузок в сочетании с избыточным весом — это основная проблема в странах Запада. При наличие избыточного веса риск смерти от сердечно-сосудистого заболевания повышается в 2,5 раза. Важная причина патологического ожирения — это нехватка физических нагрузок. Три наиболее важными фактора риска сердечного приступа — курение, высокое давление и высокий уровень холестерина. При наличии всех трех факторов вероятность сердечного приступа у человека увеличивается в 5 раз.
Женщины в меньшей степени, чем мужчины, подвержены риску возникновения острых сердечных проблем во время нагрузки или спустя несколько часов после нее. Женщины среднего возраста реже страдают от сердечных приступов, чем мужчины того же возраста. Это связано с тем, что уровень холестерина ЛПВП у женщин благодаря женскому гормону эстрогену на 25% выше, чем у мужчин. Кроме того, женщины намного меньше курят. Занятия спортом положительно влияют на концентрацию холестерина ЛПВП, так как действительно снижают вес тела и заставляют отказаться от курения. С каждым повышением ЛПВП на 1 мг/дл крови риск ишемической болезни сердца снижается на 2-3%.
В последние десятилетия стало очевидным, что занятия интенсивными видами спорта на выносливость не оказывают пагубного воздействия на сердце. При регулярных тренировках сердце адаптируется к тяжелым нагрузкам и функционирует более эффективно во время напряженных физических усилий.
Под воздействием регулярных физических нагрузок полости сердца увеличиваются, а его мышечные стенки становятся толще, что позволяет сердцу перекачивать больше крови за один удар. Сердце, претерпевшее такие адаптационные изменения, называется «спортивным». «Спортивное сердце» — явление обычной физиологической адаптации к регулярным физическим нагрузкам, хотя раньше это считалось патологией.
Интенсивность тренировок

Для здоровых людей оптимальные значения можно разделить на 5 зон:
Зона 1 – низкая интенсивность. Работа в аэробных условиях в диапазоне 50-60% от максимальной ЧСС. Рекомендуется для начинающих. Такая тренировка повышает и поддерживает общую физическую форму, уменьшает напряжение и стресс.Зона 2 – умеренная интенсивность – зона жиросжигания. Работа в аэробных условиях в диапазоне 60-70% от максимальной ЧСС.Зона 3 – высокая интенсивность – аэробная зона. Работа в диапазоне 70-80% от максимальной ЧСС. Общая физическая форма и выносливость организма повышаются, но сжигание жира в этой зоне уже не так эффективно.Зона 4 – очень высокая интенсивность, работа в анаэробных условиях в диапазоне 80-90% от максимальной ЧСС. Эта зона для людей с хорошей физической формой. Тренировки в этой зоне способствуют увеличению силы и скорости, а также мышечной массы. Побочным эффектом может быть слишком большое выделение молочной кислоты в мышцы, что может привести к избыточной крепатуре. Зона не эффективна для уменьшения жировых отложений.Зона 5 – экстремальная интенсивность – максимальное усилие. Работа в анаэробных условиях выше 90% от максимальной ЧСС. Такие чрезмерные усилия возможны только в течение очень короткого периода времени.
Аэробные тренировки также можно разделить на две фазы. На первом этапе в основном сжигается гликоген, то есть запасы углеводов, хранящиеся в организме (в основном в печени и мышцах). Во второй фазе начинает сжигаться жировая ткань, повышается нагрузка на сердце и сосудов. Именно по этой причине кардио тренировка должна иметь некую продолжительность и длиться около 40-50 минут (сжигание жира обычно начинается через 20-25 минут после начала упражнений).
Чтобы такая тренировка была эффективной и полезной, кардио следует выполнять в умеренном темпе, повышая частоту сердечных сокращений до 60–70% от максимальной частоты сердечных сокращений. ЧСС на длительные дистанции (от 40 мин) не должна превышать 120-130 ударов/мин.
Как защитить сердце во время физических нагрузок?
На самом деле, советы просты и всем известны. Нужно просто себя поберечь:
- регулярно проходить медицинский осмотр – раз в 2-4 года,
- долечиваться при простуде – то есть не выходить на тренировку до того, как окончательно исчезнут все симптомы вроде кашля и боли в горле,
- прислушиваться к себе – прекращать тренировки при первых признаках неприятных ощущений,
- соблюдать режим тренировок – то есть не перенапрягаться,
- не ограничивать себя в воде во время тренировок – это обеспечивает нормальную текучесть крови и увеличивает шанс, что сердце «потянет» нагрузку,
- не пренебрегать защитой грудной клетки там, где она положена,
- не принимать стимуляторы (особенно во время тренировок и спортивных состязаний) и не злоупотреблять алкоголем,
- сбалансированно питаться.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают . Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца;
- ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
How is it diagnosed?
The following tests will help identify signs of a sporty heart.
ECG
With the help of an ECG, changes can be detected such as:
- violation of sinus rhythm;
- bradycardia;
- myocardial hypertrophy;
- atrioventricular block.
ECHO-KG
The examination is able to distinguish the diagnosis of «sports heart» from cardiomyopathy. It is important to distinguish a sports heart from both this pathology and others that pose a threat to life.
Stress tests
 During tests at maximum load, the heart rate of a sports heart remains below the standard values. In this case, the increase in contractions occurs in the same way as in people who do not go in for sports and who have received the maximum load. But the heart rate is restored faster.
During tests at maximum load, the heart rate of a sports heart remains below the standard values. In this case, the increase in contractions occurs in the same way as in people who do not go in for sports and who have received the maximum load. But the heart rate is restored faster.
In order for sports heart syndrome to be detected or excluded on time, it is necessary to turn to research for such manifestations as:
- the appearance of any painful sensations in the heart area during cardio training;
- decrease in endurance when performing strength elements;
- stable violation of blood pressure;
- frequent dizziness;
- unreasonable change in heart rate in any direction.
Виды спортивного сердца
Спортивное сердце можно классифицировать по следующим показателям:
- Давность получения соединительной ткани;
- Объем пораженного участков;
- Расположение поврежденных участков.
В среднем классификация определяется по следующей таблице:
| Категория инвалидности | Давность получения соединительной ткани | Объем пораженного участка | Расположение поврежденных участков |
Возможность хирургического лечения |
| Нормальный человек | Отсутствует | Отсутствует, или меньше 1% | Вдалеке от основных артерий | Не требуется |
| Минимальные повреждения | Недавние, рубцевание возможно остановить, путем снижения нагрузок | От 3-х до 10% | Вдалеке от основных артерий | Не требуется |
| Атлет со стажем | Давние рубцы, к которым сердечная мышцы адаптировалась увеличив общий объем сократительных тканей. | От 10-ти до 15% | Вдалеке от основных артерий | Возможно шунтирование и вырезание участков. |
| Инвалид первой группы | Не важна. Обширные рубцы которые мешают полноценному сокращению сердечной мышцы | Свыше 15% | Частично перекрывает ключевые артерии, мешая нормальному кровотоку в состоянии покоя | Возможно шунтирование и вырезание участков. Большой риск летального исхода |
| Инвалид второй группы | Не важна. Обширные рубцы которые мешают полноценному сокращению сердечной мышцы | Свыше 20% | Частично перекрывает ключевые артерии, мешая нормальному кровотоку в состоянии покоя | Возможно шунтирование и вырезание участков. Большой риск летального исхода |
| Критический уровень повреждений | Не важна. Обширные рубцы которые мешают полноценному сокращению сердечной мышцы | Свыше 25% | Частично перекрывает ключевые артерии, мешая нормальному кровотоку в состоянии покоя | Невозможно. Рекомендуется установка кардиостимулятора, или использование донора сердечной мышцы |
Нужно ли следить за холестерином здоровым людям?
Часто люди начинают следить за теми или иными показателями, когда появляются проблемы и ухудшается самочувствие, но профилактика всегда лучше лечения. Понятие “здоровый человек” слишком общее. Возможно, сейчас у вас нет проблем с печенью с обменом веществ, но это не значит, что их не будет в будущем. Люди с выявленными нарушениями липидного обмена должны регулярно сдавать анализы на холестерин, но и остальным не стоит проверять прочность своего организма.
Если в вашем рационе часто присутствуют жирные блюда, калорийная пища, да и вообще вы любите налегать на сладкое, то это рано или поздно повысит ваш холестерин. Своё влияние могут оказать и другие факторы сердечно-сосудистого риска. На выходе вы рискуете получить атеросклероз со всеми сопутствующими последствиями.
Норма холестерина
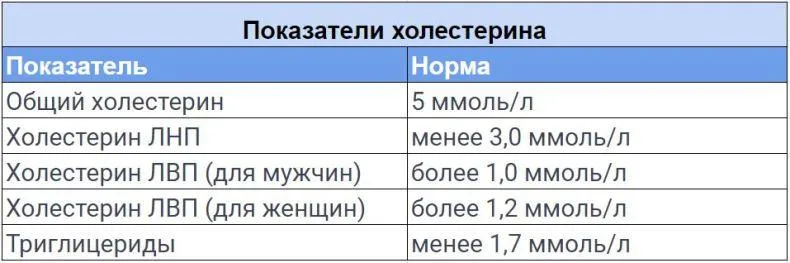
Если по результатам анализов ваш холестерин в норме, значит, серьёзных причин для беспокойства нет. При условии соблюдения правил здорового питания и здорового образа жизни следующее обследование можно проходить через несколько лет.
Если же уровень холестерина повышен (от 5 до 6,4 ммоль/л и больше), то стоит контролировать его каждый полгода, чтобы наблюдать динамику. В это же время нужно пересмотреть свой рацион, убрать оттуда продукты, повышающие холестерин, а также отказаться от вредных привычек: курения и употребления алкоголя. О дополнительных рисках, связанных с наличием сопутствующих заболеваний, вас должен предупредить лечащий врач.
Уровнем повышенного риска считается уровень холестерина свыше 6,4 ммоль/л. Такой показатель говорит о необходимости специализированного лечения, поскольку велика вероятность развития ишемической болезни сердца и других сердечно-сосудистых осложнений. Программу лечения должен составить врач на основе проведённых анализов, в том числе на выявление уровня ЛПНП, ЛПВП и триглицеридов.
Как диагностировать?
Признаки спортивного сердца помогут выявить следующие обследования.
ЭКГ
С помощью ЭКГ могут быть выявлены такие изменения, как:
- нарушение синусового ритма;
- брадикардия;
- гипертрофия миокарда;
- атриовентрикулярная блокада.
ЭХО-КГ
Обследование способно отличить диагноз «спортивное сердце» от кардиомиопатии
Важно отличать спортивное сердце как от этой патологии, так и от других, представляющих угрозу для жизни
Нагрузочные тесты
В ходе тестов при максимальной нагрузке частота сердечных сокращений спортивного сердца остается ниже, чем нормативные показатели. Нарастание сокращений при этом происходит так же, как у лиц, не занимающихся спортом и получивших максимальную нагрузку. А вот восстанавливается ЧСС быстрее.
Для того, чтобы синдром спортивного сердца был обнаружен или исключен вовремя, необходимо обратиться к исследованиям при таких проявлениях как:
- появление любых болезненных ощущений в области сердца при кардио тренинге;
- снижение выносливости при выполнении силовых элементов;
- стабильное нарушение артериального давления;
- частые головокружения;
- беспричинное изменение сердечного ритма в любую сторону.

Польза семечек подсолнуха
Высокое содержание витамина Е, магния, линолевых жирных кислот и белка объясняют пользу семечек подсолнухаряд и ряд его полезных свойств:
- Снижать артериальное давление.
- Уменьшить уровень холестерина.
- Понижать показатели сахара в крови.
Снимают воспаление.
Кратковременное воспаление — физиологический ответ организма на воздействие патологического агента. Это нормальная иммунная реакция. Однако, симптомы хронического воспаления указывают на развитие хронических болезней.
В одном из исследований, посвященных семенам подсолнечника, приняли участие 6000 человек. У тех участников, которые употребляли в пищу семечки подсолнуха не менее пяти раз в неделю, отмечалось снижение уровня С-реактивного белка на 32% в отличие от тех, кто их не ел. Высокие показатели С-реактивного белка являются маркером воспалительных процессов, связанных с высоким риском сердечно-сосудистых нарушений, развитием диабета II типа .
Понижают давление
. В состав семечек подсолнуха входят специфические ферменты, которые сужают просвет кровеносных сосудов. Их действие вызывает снижение тонуса васкулярной стенки и, как следствие, уменьшение показателей артериального давления. Дополнительным фактором, который способствует этому процессу, является присутствие магния.
Понижению давления способствует линолевая кислота, которая в большом количестве сконцентрирована в ядрах подсолнечника. С её помощью организм синтезирует вещества, по своему составу похожие на гормоны. Они расслабляют оболочки крупных кровеносных сосудов, что обеспечивает понижение кровяного давления. Кроме того, линолевая кислота помогает снизить показатели холестерина в крови .
В ходе другого эксперимента, продолжавшегося три недели, пациентки с диабетом II типа получали по 30 г семечек подсолнечника. Они входили в состав сбалансированного лечебного питания. В результате показатели артериального давления у них понизились на 5% . Кроме этого, у женщин установилось снижение уровня «плохого» холестерина на 9%, а триглицеридов — на 12%.
Защищают от диабета.
Положительное действие семечек подсолнуха на уровень глюкозы в крови и протекание сахарного диабета II типа доказано несколькими исследованиями. Эксперимент показал, что ежедневное употребление 30 граммов семечек в составе полноценного рациона, понижают показатели сахара. При приёме на голодный желудок на протяжении 6 месяцев, уровень глюкозы уменьшается на 10%, в отличие от группы, соблюдающей только здоровую диету . Гипогликемический эффект объясняется присутствием в семечках подсолнечника хлорогеновой кислоты.
Витамин Е.
Ядра подсолнуха насыщены витамином Е. Этот компонент известен своими антиоксидантными качествами. Несколько медицинских наблюдений доказали способность витамина Е поддерживать здоровье глаз. Его присутствие в рационе обеспечивает профилактику глазных заболеваний, в том числе и дегенерации желтого пятна.
Способы диагностики состояния сердечно-сосудистой системы
Электрокардиограмма (ЭКГ) в покое. ЭКГ измеряет частоту сердечных сокращений, позволяет оценить состояние сердечной мышцы и общее состояние сердца. Это обычно так называемое скрининговое обследование – то есть то, которое рекомендуется регулярно выполнять профилактически, даже при отсутствии жалоб. К сожалению, оно не очень информативно в силу своей краткосрочности, но самые серьезные патологические изменения мы можем «поймать» при помощи ЭКГ.
Если же есть жалобы, подозрение на наличие заболеваний, рекомендуется выполнить более подробные, развернутые тесты.
ЭКГ с физической нагрузкой (тредмил-тест). Эта процедура представляет собой непрерывную регистрацию ЭКГ и контроль артериального давления в условиях ступенчато- нарастающей дозированной нагрузки на беговой дорожке до достижения субмаксимальной частоты сердечных сокращений (200 минус возраст). Это позволяет выявить возможную ишемию (кислородное голодание) сердечной мышцы, не определяемую в покое и зарегистрировать имеющиеся нарушения сердечного ритма (чаще всего именно они и приводят к внезапным смертям у спортсменов).
Исследование проводится на специально оборудованной беговой дорожке. Во время тредмил-теста фактически имитируется ходьба — привычный вид нагрузки для любого человека. Именно поэтому большинство исследователей считают тредмил-тест более физиологичным методом нагрузочного тестирования. На грудной клетке и на дистальных отделах конечностей крепятся клейкие электроды для регистрации ЭКГ. С помощью компьютерной программы регулируется уклон дорожки, за счет чего пациенту задается определенная физическая нагрузка с постепенным дальнейшим нарастанием. Имитируется ходьба в гору. Одновременно с ЭКГ с определенной периодичностью измеряется артериальное давление.
В процессе проведения тредмил-теста пациент должен сообщать о появлении болей и других неприятных ощущений. Исследование завершается при достижении определенной частоты сердцебиений, или в связи с ухудшением самочувствия пациента. После прекращения процедуры кардиограмма и показания артериального давления продолжают фиксироваться еще около 10 минут.
Ценность любого обследования характеризуется чувствительностью и специфичностью метода, которые у нагрузочного тредмил-теста довольны высоки: по данным различных авторов, чувствительность тредмил-теста составляет 80–85 %, специфичность — 83–88 %.
Результаты тредмил-теста позволяют выбрать наиболее оптимальный метод лечения — консервативный или хирургический, оценить эффективность терапии, дать рекомендации по бытовой и профессиональной физической активности, составить программы реабилитации и тренировок.
Противопоказания к занятиям спортом с синдромом
Остановить процесс формирования спортивного сердца поможет временное прекращение физических нагрузок, как минимум на пять-шесть лет. В результате, за счет уменьшения сократительных волокон мышц может разрушиться часть соединительной ткани. Все повреждения, конечно, перекрыть не удастся, но уменьшить их объем до 3% вполне реально.
Спортсменам, которые никак не могут прекратить тренировочный процесс на такой длительный срок, рекомендовано предпринять следующие действия:
- Пересмотреть программу тренировок. Необходимо построить тренинг таким образом, чтобы он позволил повысить силу сердечных сокращений и выносливость. Количество и скорость подходов, их интенсивность должны быть снижены по максимуму.
- Приобрести пульсометр. Пульсометр призван следить за тем, чтобы пульс не касался жиросжигающей зоны даже в самые интенсивные моменты тренировок.
Противопоказания к занятиям спортом с синдромом
Остановить процесс формирования спортивного сердца поможет временное прекращение физических нагрузок, как минимум на пять-шесть лет. В результате, за счет уменьшения сократительных волокон мышц может разрушиться часть соединительной ткани. Все повреждения, конечно, перекрыть не удастся, но уменьшить их объем до 3% вполне реально.
Спортсменам, которые никак не могут прекратить тренировочный процесс на такой длительный срок, рекомендовано предпринять следующие действия:
- Пересмотреть программу тренировок. Необходимо построить тренинг таким образом, чтобы он позволил повысить силу сердечных сокращений и выносливость. Количество и скорость подходов, их интенсивность должны быть снижены по максимуму.
- Приобрести пульсометр. Пульсометр призван следить за тем, чтобы пульс не касался жиросжигающей зоны даже в самые интенсивные моменты тренировок.
Продолжительность кардиотренировок
Собираетесь ли вы похудеть или повысить выносливость, десятью минутами кардио не отделаться. Минимально рекомендованная продолжительность кардиотренировки – 30 минут, что является временем истощения запасов гликогена. Однако не забываем, что не тренированный до этого человек может начать и с 10 минут нагрузки, постепенно увеличивая время до 60 минут.
При похудении большая продолжительность важна тем, что сжигание жировых отложений начинается только после того, как будут израсходованы запасы гликогена. Чтобы похудеть, нужно заниматься либо долго, либо интенсивно. В этом смысле хороши занятия утром натощак, когда в организме малые запасы гликогена.
Скачайте тренировочные планы к марафону и полумарафону и начните подготовку уже сегодня! -30% по промокоду PLAN2020 весь декабрь!
Важно: вы худеете не от того, что даёте себе нагрузку, а от того, что создаёте дефицит калорий. Вкупе с занятиями это намного легче переносится, но не забывайте правильно питаться, чтобы достичь нужного эффекта
Патологическое спортивное сердце

Перегрузка при тренировках
Не всегда лица, регулярно занимающиеся спортом, имеют здоровое сердце. И этому есть много причин
В спортивной медицине важно понятие меры, для спортсмена опасно состояние перетренированности. В таких случаях происходит дисбаланс между потребностями сердечной мышцы в питательных веществах и возможности их доставки к миокарду
В сердце начинают происходить процессы, имеющие название дистрофических. Ухудшается кровоснабжение миокарда. Ухудшается эластичность сердечной мышцы, снижается ее сократимость. В ответ на перегрузку сердце реагирует увеличением объема предсердий. Такие изменения носят название дезадаптивных и имеют место при синдроме перенапряжения.
Перенапряжение может случиться тогда, когда спортсмены приступают к тренировкам в период или сразу после инфекционного заболевания, не выдержав необходимое время, рекомендованное врачом. Превышение допустимого предела физических нагрузок, плохое питание, недостаточный сон являются факторами, которые могут привести к тому, что в сердце окажется в неблагоприятных условиях. Прием допинговых средств также может спровоцировать подобное состояние. При синдроме перенапряжения пациенты могут предъявлять жалобы на снижение толерантности к физическим нагрузкам, покалывающие, ноющие боли в области сердца, чувство дискомфорта в области сердца, перебои в работе сердца.

Признаки гипертрофии «спортивного сердца»
При проведении электрокардиографического обследования могут быть выявлены признаки, указывающие на отклонения от показателей нормы у лиц, занимающихся спортом, а именно:
- снижение частоты сердечных сокращений (ЧСС) менее 30 в минуту,
- патологический зубец Q в двух и более отведениях,
- депрессия (снижение) сегмента ST в двух и более отведениях,
- полная блокада левой ножки пучка Гиса,
- уширение комплекса QRS более 0,14 сек,
- отклонение электрической оси (ЭОС) сердца влево,
- гипертрофия правого желудочка,
- гипертрофия левого предсердия,
- укорочение интервала QT,
- нарушения ритма — наджелудочковые тахикардии, фибрилляция и трепетание предсердий,
- желудочковые нарушения ритма (тахикардии, экстрасистолы).






