Корешковый синдром шейного отдела
Содержание:
- Стрессовый перелом большеберцовой кости
- Профилактика периостита голени
- Что может болеть в суставе
- Причины бурсита
- Причины
- Лечение болезни
- Диагностика
- Симптомы синдрома запястного канала
- Основные причины и симптоматика
- Тренировка камбаловидной мышцы
- Диагностика
- Боли в стопе — локализация
- В чем сложность?
- Профилактика
- Причины
Стрессовый перелом большеберцовой кости
Человек при беге ударом кость в кость получает внутрикостный перелом.
Стрессовый перелом большеберцовой кости
Самая лучшая диагностика — постучать по кости рядом и будет отдаваться в месте, где болит.
Возможные причины:
- лишний вес;
- ранние этапы беговых тренировок;
- недостаток кальция в костях (связано с витамином D и тестостероном).
Кстати, очень рекомендую витамин D. Пью каждый день 5000 единиц. Витамин D умеет вырабатываться в организме под воздействием солнечного света. Поэтому ученые рекомендуют находиться на солнце 20 минут в день, чтобы получить требуемую дозу. Витамин D хорошо влияет на иммунитет — ни разу не болел, как стал пить. Также кости крепче, настроение лучше.
Витамин D в капсулах компенсирует дефицит солнечного света
Профилактика периостита голени
Для предупреждения развития периостита, а также снижения риска его обострения, следует придерживаться определенных правил, что наиболее важно для профессиональных спортсменов, так как именно эта категория пациентов наиболее подвержена развитию патологии. Профилактика периостита предусматривает:
Профилактика периостита предусматривает:
тщательный подбор физических нагрузок, это наиболее важно при спортивном беге по твердым поверхностям, что обусловлено возможностью травмирования;
профилактика заболевания предусматривает укрепление голеностопных мышц с помощью выполнения специальной гимнастики;
особое внимание уделяется обуви, которая должна соответствовать размеру, не вызывать дискомфорта, сшита из натуральных материалов, обеспечивающих хороший влаго- и воздухообмен;
во время занятий профессиональным спортом рекомендуется соблюдать тренировочный режим с учетом возможностей организма;
необходимо сбалансировать режим питания, включая в него достаточное количество продуктов, богатых кальцием.
Патологический процесс в надкостнице голени на ранней стадии достаточно трудно диагностируется, что может привести к его дальнейшему прогрессированию и ухудшению ситуации.
Прогноз заболевания зависит от того, насколько своевременно пациент обратится за помощью к высококвалифицированному специалисту, который назначит адекватные лечебные мероприятия. Рецидивы периостита могут возникнуть только в результате запущенного или недолеченного воспалительного процесса. При неукоснительном соблюдении всех рекомендаций лечащего врача в большинстве случаев наступает выздоровление.
Что может болеть в суставе
Нервных окончаний в хрящах и менисках нет, поэтому болеть они не могут. По сути, в суставе нет ничего, что могло бы болеть в привычном понимании. Нервы подходят не к костям, а к надкостницам – тонким оболочкам, покрывающим кость снаружи. Поэтому человек испытывает боль при повреждении кости. Что же происходит, если перелома нет?
При отсутствии перелома источником болевого синдрома могут быть связки, окружающие коленный сустав и удерживающие внутри мениски. Кроме того, нервные окончания подходят к суставной сумке, которая также может вызывать боль.
Хрящи не болят: нервных окончаний в них нет
При механической травме происходит следующее:
- травмируется сустав, связки опухают;
- организм инициирует процесс заживления – гонит кровь в поврежденную область;
- кожа вокруг сустава краснеет, сустав отекает;
- синовиальная жидкость перестает свободно циркулировать и давит на нервы в суставной сумке, что приводит к усилению боли.
Спустя какое-то время мелкие связки заживают, отек спадает, жидкость снова начинает циркулировать – боль исчезает. Так происходит, если повреждены только мелкие связки, а крупные и мениск остались целы. При повреждении мениска ситуация развивается иначе, поскольку человек не испытывает боли, а структура продолжает нарушаться.
Со временем мениск повреждается еще больше, хрящи вокруг него также деформируются, оказавшись в неблагоприятных условиях. Их поверхность постепенно истирается, что приводит к трению костей, раздражению нервных окончаний в надкостнице и как следствие – к боли. Именно так развивается артроз коленного сустава – заболевание, которое редко диагностируют на ранней стадии.
Когда человеку назначают лечение артроза или остеоартроза, состояние суставов у него уже оставляет желать лучшего. Почти наверняка в суставной сумке недостаточно синовиальной жидкости, а в условиях дефицита смазки хрящи быстро иссушиваются, трескаются и истираются. Исправить ситуацию можно внутрисуставными инъекциями заменителя синовиальной жидкости «Нолтрекс».
«Нолтрекс» – как недостающий кирпичик в строительстве дома
Препарат вводится внутрь суставной сумки и равномерно распределяется по хрящевым поверхностям. Из-за высокой молекулярной массы он не проникает внутрь, а задерживается там, выполняя функцию смазки. Noltrex не имеет в составе белков животного происхождения, поэтому не вызывает аллергии и не распознается иммунными клетками организма. Нескольких инъекций достаточно, чтобы восстановить физиологические особенности сустава на год, полтора или даже два, а значит, избавить человека от боли.
Причины бурсита
Избыточные нагрузки на сустав или травма, а также длительная нагрузка может быть причиной воспаления околосуставной сумки. Сумка наполняется избыточным количеством жидкости, которая вызывает давление на окружающие ткани. Непосредственно первым сигналом бурсита является боль, часто сопровождаемая покраснением отечностью и болезненностью. Это отличительная особенность бурсита в отличие от тендинита, который является воспалением сухожилия в месте прикрепления сухожилия мышцы к кости. Определенное значение в возникновение бурсита имеет возраст и наиболее часто в старшем возрасте подвержено бурситу плечевой сустав, который имеет наибольший диапазон движений среди всех суставов. Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Основными причинами развития бурсита являются травма, инфекции и ревматологические заболевания.
Травма
Травма может быть как провоцирующим фактором, так и непосредственно приводить к развитию бурсита.
Бурсит часто развивается из-за особенностей работы человека. Тяжелая физическая работа, связанная с необходимостью выполнять длительные повторяющиеся и тяжелые нагрузки.Наиболее распространенная причина хронического бурсита — незначительная травма, которая может произойти, например, в плече при резком броске мячом. Или, к примеру, бурсит препателлярный возникает от длительного стояния на коленях при мытье полов.
Возможно также развитие острого бурсита от удара, например по колену, что приводит к накоплению крови в бурсе.
Инфекции
Сумки находятся близко к поверхности кожи и нередко подвержены инфицированию вследствие этого – такой бурсит называют инфицированным. Наиболее частым микроорганизмом вызывающими бурсит являются стафилококк. Наиболее подвержены инфицированному бурситу люди с ослабленной иммунной системой (больные диабетом, хронические алкоголики, пациенты длительно принимающие кортикостероиды). В 85 % случае инфицированные бурситы встречаются у мужчин. Ревматологические состояния.
Ревматологические заболевания
При различных ревматологических состояниях возможно вторичное воспаление сумок. Кроме того такие заболевания как подагра или псевдоподагра из-за отложения солей в сумке могут вызвать развитие бурсита.
Причины
Хотя травмы пластинок роста, как правило, связаны с острой травмой ( падение или удар по конечности),повреждение может быть вызвано и хронической травмой, возникающей в результате избыточных частых нагрузок. Например, такие повреждения пластин роста могут возникнуть у спортсменов: гимнастов, легкоатлетов, игроков в бейсбол.
На основании определенных исследований травматизма у детей были получены данные, что повреждения пластин роста возникают в результате падений на детской площадке или со стульев. На такие виды спорта такие, как футбол, легкая атлетика и гимнастика, приходится одна треть всех травм. На другие виды физической активности такие, как езда на велосипеде, катание на санях, катание на лыжах и катание на роликовой доске, приходится одна пятая всех переломов пластин роста. Травмы при езде на автомобиле, мотоцикле, и связанных с ними транспортных происшествиях составляют лишь небольшой процент переломов пластин роста.
Eсли у ребенка после острой травмы или чрезмерной нагрузки возникает боль, которая не исчезает или проходит изменение физической активности или есть локальная болезненность,то в таком случае обязательно необходима консультация врача. Ребенок, ни в коем случае,не должен двигаться через боль. Дети, которые занимаются спортом, часто испытывают некоторый дискомфорт, так как им приходится выполнять новые движения. В некоторых случаях появление определенных неприятных ощущений вполне предсказуемо, но,тем не менее,любая жалоба ребенка заслуживает внимания так,как некоторые травмы при отсутствии адекватного лечения могут приводить к необратимым изменениям и нарушить надлежащий рост костей поврежденной конечности.
Хотя в большинстве случаев травмы пластин роста связаны с травмами во время игры или занятий спортом,тем не менее, возможны и другие причины повреждения зон роста (например, при инфекции костей ),которые могут изменить нормальный рост и развитие костной ткани.
Другие возможные причины травмы пластинок роста
Жестокое обращение с детьми может стать причиной травм костей, особенно у маленьких детей, у которых рост костных тканей только начинается.
Воздействие холода (например, обморожение) может также повредить пластинки роста у детей и в результате чего могут быть короткие пальцы в старшем возрасте или ранее развитие дегенеративного артрита.
Радиационное излучение, которое используется для лечения некоторых видов рака у детей, может привести к повреждению роста пластины. Более того, недавние исследования показали,что и химиотерапия, используемая для лечения онкологических заболеваний у детей, может негативно повлиять на рост костей. Аналогичное действие оказывает и длительное применение стероидов для при лечении ревматоидного артрита.
Наличие у детей определенных неврологических нарушений, которые приводят к сенсорному дефициту или мышечному дисбалансу, повышает риск переломов пластинок роста, особенно в области лодыжки и колена.
Подобные типы травм часто наблюдаются у детей, которые родились с нечувствительностью к боли.
Область зон роста является местом приложения многих наследственных заболеваний, которые влияют на опорно-двигательный аппарат. Наука постепенно изучает гены и мутации генов, участвующих в формировании скелета, роста и развития костной ткани. Со временем эти исследования помогут лечить различные отклонения в нормальном функционировании пластин роста.
Лечение болезни
Терапевтическая схема всегда подбирается в индивидуальном порядке. Если заболевание развилось недавно, обычно удается обойтись консервативными методами. Больному выписывают:
- противовоспалительные;
- антибиотики;
- антисептики.
В обязательном порядке проводят санацию ротовой полости. Если есть показания к удалению разрушенных единиц, их вырывают и заменяют стоматологическими протезами. Ускорить процесс выздоровления помогают физиопроцедуры.
В запущенных случаях проводится хирургическое лечение. В этом случае план терапии выглядит приблизительно так:

- Доктор изучает состояние рта, устанавливает причину болезни.
- В пораженную область вводит анестетик местного действия. Как только он подействует, осуществляет разрез десны с гнойником.
- Вскрытый очаг очищает от гнойного экссудата, промывает. Если нужно, устанавливает дренажную трубочку. Она необходима, чтобы некротизированные массы вновь не начали накапливаться в имеющейся полости.
- Доктор проводит лечение зуба, если возможно его сохранить. Каналы пломбирует, устанавливает пломбу. Если вылечить единицу нельзя, так как корни сильно разрушены, осуществляет удаление.
- Больному назначают антибиотики, обезболивающие, противовоспалительные препараты.
Важно, чтобы после пройденного лечения пациент приходил на контрольные осмотры. Они нужны для исключения рецидива патологии и создания оптимальных условий для быстрой регенерации
Диагностика
Диагностика лордоза (гиперлордоза), как правило, не представляет особых затруднений, и предварительный диагноз выставляется на основании истории болезни и осмотра, на основании которого можно оценить, как и степень лордоза, так и наличие сопутствующих деформаций позвоночника (кифоз или сколиоз), проводится оценка амплитуды движений, мышечная сила. Кроме того, необходимо оценка неврологического статуса (рефлекторная активность, признаки нарушения чувствительности, мышечная сила). Рентгенография, в первую очередь, применятся для диагностики, и позволяет в большинстве случаев определить наличие изменений и оценить степень тяжести деформации. Более сложные методы исследований, такие как КТ или МРТ или же ЭНМГ необходимы в тех случаях, когда есть неврологическая симптоматика или другие соматические заболевания, которые могут быть причиной развития лордоза. Лабораторные методы исследования необходимо в случае подозрений на воспалительные процессы, инфекции, опухоли. Сцинтиграфия также применятся при необходимости дифференцировать изменения в тканях с опухолями или инфекциями.
Симптомы синдрома запястного канала
Пациенты с синдромом запястного канала изначально чувствуют онемение и покалывание в руке по ходу иннервации срединного нерва (большой, указательный, средний, и часть четвертого пальцев). Эти ощущения часто более выражены ночью и могут даже приводить к пробуждению от сна. Причина усиления симптомов в ночное время может быть связана с согнутым положением запястья во время сна и / или накоплением жидкости вокруг запястья и кисти руки, в то время как она находится в горизонтальном положении. Запястный туннельный синдром может быть временным состоянием, которое полностью самостоятельно исчезает или симптоматика может сохраняться и прогрессировать.
По мере прогрессирования синдрома у пациентов может развиться ощущение жжения и / или появляются спазмы и слабость кисти руки. Снижение силы хвата может приводить к частым падениям объектов из руки. Иногда острые стреляющие боли могут ощущаться также и в предплечье. Хронический синдром запястного канала также может привести к атрофии мышцы кисти, особенно мышц у основания большого пальца на ладонной поверхности.
Основные причины и симптоматика
Голень – это часть нижней конечности, которая располагается от коленной чашечки вниз до стопы. Повредить ее довольно просто даже в домашних условиях. Чаще всего к этому приводят неаккуратность или невнимательность. Человек ударяется о выступающие части мебели, углы, невысокие ограждения и прочее.
Среди наиболее распространенных причин ушибов нижней конечности следует выделить такие:
- дорожно-транспортные происшествия;
- несчастные случаи на производстве;
- падения с высоты на ногу;
- повреждение конечности на спортивной тренировке;
- удар тупым предметом по ноге;
- удар ногой обо что-то твердое.

В группу риска входят маленькие дети. В зависимости от возраста, они либо неустойчиво ходят, не следя за обстановкой, ударяясь о различные предметы интерьера, либо ведут себя слишком активно, что также приводит к получению травм. Также сюда относятся профессиональные или начинающие спортсмены, особенно те, которые дают сильную нагрузку на ноги: футболисты, хоккеисты, фигуристы и т. д. Подобную травму можно получить и при падении тяжелого предмета на ногу или при обвалах, когда есть риск быть прижатым обломками. С такой проблемой могут столкнуться представители некоторых профессий с повышенным травматизмом (шахтеры, строители).
Доктор Бубновский : «Копеечный продукт №1 для восстановления нормального кровоснабжения суставов. Помогает при лечение ушибов и травм. Спина и суставы будут как в 18 лет, достаточно раз в день мазать. »
Под ушибом следует понимать закрытое повреждение мягких тканей, при котором не нарушается целостность кости и кожных покровов. В момент воздействия на конечность травмирующей силы происходит сжатие, вдавливание мышц, которые прижимаются к костным элементам.
В момент получения травмы человек испытывает резкие и сильные болезненные ощущения. Их интенсивность напрямую зависит от воздействующей силы – чем она больше, тем сильнее поражение и, соответственно, боль. В редких случаях болезненные ощущения настолько невыносимы, что человек на их фоне теряет сознание. Причина этого – анатомическая особенность данного участка.

Дело в том, что в передней части ноги располагается надкостница большой берцовой кости, которая обильно снабжена нервными окончаниями и кровеносными сосудами. Поэтому любая травма этой зоны вызывает интенсивные болезненные ощущения. Боль может утихнуть ненадолго, однако спустя некоторое время возобновится снова. Этот признак является важным для травматолога и позволяет исключить наличие перелома, при котором боль сохраняется постоянно и со временем лишь усиливается.
Если были повреждены кровеносные сосуды, то на месте удара образуется обширная гематома. При незначительных повреждениях кровь скапливается на поверхности, под кожным покровом, а вот в случае глубоких разрывов крупных сосудов она может длительное время пропитывать ткани, сжимая нервные окончания и оказывая давление на здоровые мягкие ткани.
В результате может возникнуть шишка, образованная из плазмы либо сгустков. Она может проявиться сразу, а может дать о себе знать спустя несколько дней.

Еще одним характерным признаком ушиба голеностопа является припухлость или отечность ноги. Со временем она увеличится настолько, что выполнение движений станет весьма затруднительным. Кроме того, в коленном суставе может скапливаться кровь, что снизит его двигательную функцию. В том случае, когда она дошла до суставной сумки, потребуется медицинское вмешательство, так как самостоятельно рассосаться кровь не сможет.
Нередко пострадавший жалуется на болезненные ощущения при попытках наступить на пораженную ногу. В тяжелых случаях могут наблюдаться повреждения сухожилий или ушиб кости (контузионный периостит).
Важно отличать ушиб голеностопа от более сложного проявления – перелома. Так, в результате нарушения костной целостности пострадавший слышит характерный хруст, утрачивается двигательная функция, наблюдается деформация конечности
Однако не всегда можно самостоятельно определить степень поражения, особенно если в данном вопросе совершенно нет знаний. Лучше обратиться в больницу, где квалифицированные специалисты поставят диагноз и окажут помощь.
Тренировка камбаловидной мышцы
Многие источники уверяют, что тренировка камбаловидной мышцы невозможна в домашних условиях. Однако это не так. Как было сказано выше, камбаловидная мышца задействована при согнутой в колене ноге.
Основными и лучшими упражнениями для камбаловидной мышцы можно считать:
- Жим ногами. Упражнение выполняется на специальном тренажере – подбирается необходимый вес, принимается лежачее положение на тренажере и ноги упираются в платформу. Далее плавными движениями платформа поднимается и опускается за счет ног.
- Приседания со штангой. Выполнять приседания следует стоя на носках для лучшего результата. Интервал между подходами короткий – до 30 секунд.
- Подъем носков. Самое простое упражнение из представленных. Выполняется в сидячем положении. На колени либо кладется отягощение, либо садится помощник. Затем ноги медленно поднимаются и опускаются. Количество повторений индивидуально и определяется опытным путем.
- Тренировки на камбаловидную мышцу должны проходить не чаще двух раз в неделю и не должны совпадать с кардио-тренировками.

При активных тренировках, спортсмены часто сталкиваются с различными травмами. Защемление камбаловидной мышцы голени сопровождается неприятными болезными симптомами, но с помощью врача можно выбрать достаточно эффективный метод лечения. Чтобы занятия спортом не приносили вред, нужно хорошо изучить собственное тело, научиться прислушиваться к нему и, если все-таки травмирования избежать не удалось нужно, знать какое лечение будет самым оптимальным для полного выздоровления. Икроножная и камбаловидная мышца формируют совместно трехглавую мышцу голени – именно она приводит в движение стопу, сгибая ее в направлении подошвы. Камбаловидная мышца также важна в процессе прыжков и при беге – она осуществляет роль мышечного венозного насоса.

Диагностика
Диагноз бурсит выставляется на основании совокупности симптомов, клинических проявлений, истории заболевания и инструментальных методах диагностики. История болезни позволяет выяснить наличие сопутствующей соматической патологии.
Некоторые диагностические процедуры могут быть назначены, для того чтобы исключить другие причины болевых проявлений. Они включают следующие диагностические процедуры:
- Рентгенография позволяет визуализировать наличие остеофитов или артритов.
- Анализ пунктата (микроскопия), который был получен в результате пункции увеличенной сумки, позволяет исключить подагру и наличии инфекции. Бурсит в колене и локте наиболее часто подвержен инфицированию.
- Анализы крови позволяют исключить ревматологические заболевания (например, ревматоидный артрит) и метаболические заболевания (сахарный диабет).
- МРТ может быть назначено при необходимости детальной визуализации морфологической картины.
Боли в стопе — локализация
Боль в стопе, как правило, начинается в одном из трех мест: пальцы стопы, передняя часть стопы, или задняя часть стопы.
- Пальцы. Проблемы с пальцами стопы чаще всего встречаются из-за давления, при ношении неудобной обуви.
- Передняя часть стопы (фронтальная). Боли, возникающие здесь обычно, вовлекают одну из следующих групп костей:
- Метатарзальные кости (пять длинных костей, которые простираются от передней стороны свода к костям пальцев стопы),
- Кости сесамовидные (две маленькие косточки, прикрепленные к первой метатарзальной кости, которая соединяется с большим пальцем ноги),
Задняя часть стопы. Задняя часть стопы — тыл стопы. Боль, возникающая здесь, может простираться от пятки, через подошву (плантарная поверхность), к плюснефаланговому суставу.
В чем сложность?
На первый взгляд, процедура выглядит привлекательно ввиду высокой эффективности. Но на деле не все так просто. Метод еще очень новый и мало опробованный, применяется в единичных клиниках, стоит дорого. Кроме того, чтобы получить нужные результаты, пациенту предлагают пройти лечение остеоартроза по полному протоколу, в который входят и другие дорогостоящие процедуры:
- Этап 1. Озонотерапия – как подготовка сустава к будущему заживлению.
- Этап 2. Непосредственно введение жировых клеток.
- Этап 3. Введение аутоплазмы крови (PRP-терапия) через две недели после манипуляции. Процедура направлена на то, чтобы сохранить активность пересаженных жировых клеток. Ее также рекомендуют повторить еще через 2 месяца.
Введение жировых клеток – сложный и дорогостоящий вариант лечения артроза
Профилактика
Так как чаще всего периостит — это следствие запущенного кариеса или травм, нужно максимально бережно относиться к здоровью зубов и десен. Профилактика сводится к:

- проведению гигиены утром и вечером;
- полосканию полости рта после каждого приема пищи;
- своевременному и грамотному лечению возникающих стоматологических заболеваний;
- использованию зубной нити на постоянной основе;
- ношению защитных кап во время занятий травмоопасными видами спорта;
- посещению стоматолога раз в год;
- ежегодному проведению профессиональной гигиены в кабинете стоматолога.
Если зуб начал болеть, десна покраснела, следует незамедлительно записаться на прием к врачу. При образовании гнойника недопустимо вскрывать его самостоятельно. Такие действия усугубляют течение болезни и приводят к тяжелым осложнениям.
Причины
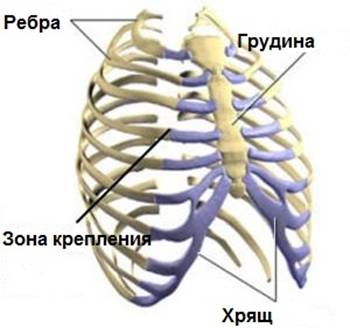 Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.







