Спазмы мышц головы и шеи, диагностика и лечение
Содержание:
- Особенности функционирования мышц шеи при боли в шейном отделе
- Признаками непроизвольного сокращения мышц являются:
- Болят мышцы шеи: причины
- Диагностика и лечение головных и шейных болей
- Объективная оценка
- Реабилитация
- Почему возникает шейный миозит?
- Что такое спазм?
- Как избавиться от триггеров
- Почему болят мышцы спины
- Симптомы миозита шеи
- Как предупредить появление мышечного спазма
- Лечение симптомов миозита мышц шеи
Особенности функционирования мышц шеи при боли в шейном отделе
- Снижение активности глубоких флексоров шеи (ГФШ) происходит параллельно с увеличением активности поверхностных мышц даже при минимальной нагрузке и выполнении нефункциональных задач. Это изменение в активации можно увидеть в процессе выполнения функциональных или когнитивных задач, что не зависит от причины или продолжительности боли в шее.
- Пациенты с болью в шее с трудом могут расслабить поверхностные сгибатели шеи, это сложно сделать даже после прекращения физической активности.
- Эти изменения в работе мышц возникают вскоре после начала боли и не исчезают даже после того, как боль регрессирует.
- Изменения в работе ГФШ оказывают влияние на функцию шейного отдела в целом и могут привести к перегрузке в отдельных его сегментах.
- Исследования свидетельствуют, что и флексоры, и экстензоры шейного отдела теряют свою силу и выносливость при наличии боли в шее, что негативно сказывается на их содружественной работе и выполнении функциональных задач.
- Поверхностные сгибатели шеи утомляются быстрее.
- Выносливость мышц шеи снижается как при максимальных, так и при низкоинтенсивных сокращениях.
- Утрачивается упреждающая активность мышц, это влияет на время активации и хорошо заметно, когда человек делает быстрые движения руками. Например, когда пациент без боли в шее быстро поднимает руку, шейные мышцы активизируются в течение 50 мс после активации дельтовидной мышцы; у пациентов с болью в шее наблюдается значительный дефицит скорости активации как поверхностных, так и ГФШ, что может привести к увеличению нагрузки на шейный отдел позвоночника.
- У пациентов с болью в шее может возникать гипотрофия/атрофия мышц шеи.
- При длительно существующей боли вследствие хлыстовой травмы наблюдается жировая инфильтрация в глубоких флексорах и экстензорах шейного отдела.
- Исследования показывают, что люди с раком головы и шеи в анамнезе, страдающие от боли в области височно-нижнечелюстного сустава и шеи, имеют несколько активных триггерных точек, указывающих на периферическую и центральную сенсибилизацию.
Признаками непроизвольного сокращения мышц являются:
- при бруксизме – скрежетание зубами во сне, ощущение перенапряжения в челюстях после пробуждения;
- при спазмах мышц головы – обручевидная боль в висках, в области лба, затылка;
- давящий, пульсирующий, сжимающий характер болевых ощущений;
- чувство тяжести в области спазма;
- болезненность при нажатии на триггерные точки (попробуйте пропальпировать область головы, когда она болит: при нажатии на определенные точки болезненность значительно возрастает);
- тошнота, рвота, головокружение;
- болезненная реакция на свет, громкие звуки (нечасто).
Когда стоит обратиться к врачу:
- головные боли возникли внезапно и не проходят;
- вы столкнулись с мышечными болями впервые после 50 лет;
- боли сопровождаются головокружением, слабостью, онемением конечностей;
- боли длятся более двух недель подряд;
- обезболивающие препараты или не действуют вообще, или дают незначительный кратковременный эффект;
- боль локализована с одной стороны головы/шеи.
Мышечные спазмы, провоцирующие боль, говорят о нарушении здорового функционирования организма
Чтобы не допустить развития заболевания, важно вовремя обратиться к врачу. Мы советуем посетить терапевта, невролога, эндокринолога, которые назначат вам развернутую лабораторную диагностику
По результатам исследований к вашему лечению могут подключить специалистов другого профиля: ортопеда, кардиолога, мануального терапевта. Комплексное лечение может включать в себя прием лекарственных препаратов, курс массажа, лечебную гимнастику. Хороший врач обязательно даст вам рекомендации по питанию, режиму дня.
Болят мышцы шеи: причины
Болевые ощущения в ременной мышце шеи появляются у лиц разных возрастов, по определенным обстоятельствам, или в их комплексе. Обычно проходит длительное время, когда начинает давать о себе знать негативное влияние на отдел: регулярное пребывание в неправильной позиции, пассивный образ жизни, травмы, воспалительные патологии.
Выделяют нижеприведенные причины развития болей в ременной мышце шеи.

Радикулит шейного отдела. Заболевание развивается вследствие воспалительного поражения нервных импульсов, отходящих от спинного мозга. Дискомфорт носит резкий, жгучий характер
Порой боли отдают в лопатку, верхние конечности, сопровождаются нарушениями чувствительности кожных покровов
Чтобы предотвратить развитие патологического процесса, важно уделять внимание укреплению ременной мышцы, формированию «корсета». Он снимает лишнее напряжение с шейного отдела, предотвращает ущемление нервных окончаний в будущем.
Растяжение ременной мышцы
Травма появляется обычно у людей, которые приступают к выполнению тяжелых физических упражнений без предварительной разминки
Еще подобное явление случается при резких поворотах шеей.
Миозиты. Патология представляет собой воспалительный процесс в ременной мышце шейного отдела, обуславливается длительным течением. Проявляется миозит болевыми ощущениями ноющего характера. При прощупывании пораженного отдела, определяется мелкое утолщение, болезненность.
Боли в ременной мышце шеи могут возникать и при болезни Бехтерева, ревматической полимиалгии, ишемическом заболевании сердца. Лечебная схема подбирается индивидуально, состоит из комплекса препаратов, физических упражнений, массажей, физиотерапевтических процедур.
Диагностика и лечение головных и шейных болей
Если у вас наблюдается такой диагноз, и вы вынуждены регулярно испытывать головные боли и другие неприятные симптомы – срочно посетите медицинское у
чреждение. Лечение опорно-двигательного аппарата проводят в современной клинике «ТитАн». В медицинском центре имеется инновационное оборудование, благодаря которому удастся определить причину спазмов. Специалисты с многолетним стажем работы назначат вам эффективное лечение, и вы навсегда забудете о своей проблеме.
Первым этапом является качественная диагностика, она включает в себя следующее:
- Пальпаторная диагностика (авторская методика главврача данного медицинского центра).
- Компьютерная томография, магнитно-резонансная томография.
- Клинические исследования, которые помогут правильно поставить диагноз и составить тактику дальнейшего лечения.
Вышеперечисленные способы диагностики в комплексе приводят к отличным результатом и проявлении полной клинической картины. Удается не только определить причину спазмов, но и детально охарактеризовать патологический процесс и его особенности. С помощью верно назначенного лечения результаты терапии дадут о себе знать в ближайшее время.
Основная цель при терапии патологий опорно-двигательного аппарата – нормализация кровообращения в сосудах, что является причиной многих дегенеративных процессов. В медицинском центре «ТитАн» принимают пациентов с любыми патологиями позвоночника, в том числе при наличии спазмов шеи и головы. Врачи лечат даже самые запущенные стадии заболевания. Даже если другие клиники вам отказали в терапии – смело обращайтесь к нам! Высококлассные специалисты быстро выяснят причину вашего дискомфорта и назначат эффективное лечение!
Объективная оценка
Тест кранио-цервикального сгибания
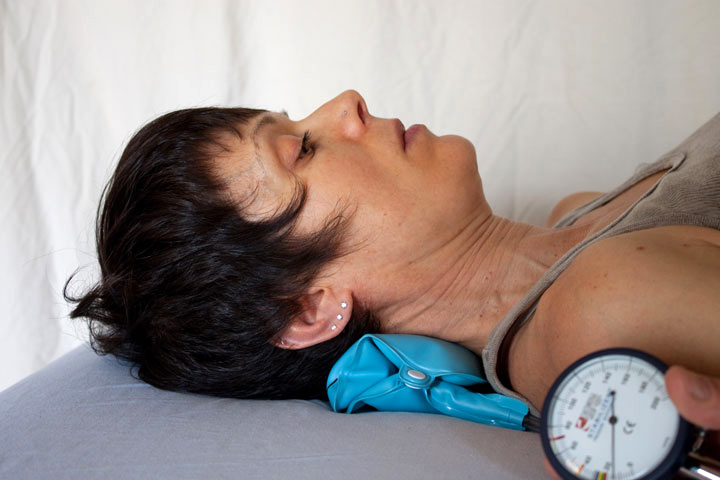
Данный тест позволяет оценить двигательный контроль и изометрическую выносливость длинной мышцы головы и шеи по сравнению с грудино-ключично-сосцевидной и лестничными мышцами.
Пациент располагается в положении лежа на спине. Пневматическую манжету (биологическая обратная связь) располагают в подзатылочной области и раздуют до 20 мм рт.ст.
- Пациенту дается указание медленно вдавливать подбородок в шею, как бы выполняя кивательное движение головой. Это действие приводит к увеличению давления в пневматической манжете — на первом этапе давление должно увеличиться на 2 мм рт.ст. (поверхностные мышцы при этом расслаблены).
- Далее пациент должен задержаться в этом положении на 10 секунд.
- Затем он расслабляется (давление в манжете снижается до 20 мм рт.ст.) и снова совершает описанное выше движение головой, повышая давление в манжете до 24 мм рт.ст. и удерживая это положение в течение 10 секунд. Пациент должен повторять это действие до тех пор, пока давление в пневматической манжете не достигнет 30 мм рт.ст.
Сгибание шейного отдела требует активации ГФШ. Поверхностные сгибатели не должны участвовать во время выполнения этого движения. С каждым этапом амплитуда движений должна увеличиваться.
Люди, у которых нет боли в шее, могут удерживать сокращение мышц в течение 10 секунд на стадии 3 (26 мм рт.ст.) или выше. Те, кто испытывает боль в шее, обычно достигают 1-й или 2-й стадии, прежде чем теряют нейтральное положение или начинают использовать поверхностные мышцы.
Тестирование выносливости флексоров шеи

- Пациент располагается лежа на спине с согнутыми коленями. Ему необходимо выполнить кранио-цервикальное сгибание (КЦС). Затем человек приподнимает затылок на 2.5 см, удерживая подбородок вдавленным в шею.
- Это хороший тест, который можно использовать для обследования людей с болью в шее. Было показано, что данный тест является надежным инструментом для измерения прогресса реабилитации пациентов с болью в шее.
- Различные исследования зафиксировали следующие показатели для этого теста:
- Бессимптомные мужчины — среднее значение 25 секунд, бессимптомные женщины — 20 секунд (Olson, 2016).
- Бессимптомная группа — среднее значение = 39 секунд, группа с болью в шее — среднее значение = 24 секунды (Harris, 2005).
- Пациенты мужского пола с болью в шее имеют большую выносливость сгибателей шеи, чем женщины.
- Несмотря на то, что время удержания может разнится, многочисленные исследования показали, что мужчины имеют более длительное время удержания, чем женщины, и что это следует учитывать при интерпретации теста.
Тестирование выносливости экстензоров шеи
- Пациент располагается в положении лежа на животе, при этом его голова выходит за край кушетки (лоб опирается на стул), руки вдоль туловища. Затем его просят выполнить КЦС (вдавить подбородок в шею) и удерживать это положение, стул убирают. Задача удерживать голову с вдавленным в шею подбородком в горизонтальном положении.
- Если сравнить тест на выносливость сгибателей шеи с тестом на выносливость разгибателей шеи, то можно сделать вывод, что мышцы-разгибатели имеют значительно большую выносливость, чем мышцы сгибатели в популяции боли в шее. Эти результаты одинаковы как для пациентов с острой, так и для пациентов с хронической болью в шее вне зависимости от возраста.
Реабилитация
Мышечная производительность или мышечная сила — это «способность мышцы генерировать силу независимо от действия, нагрузки или интенсивности». Чтобы мышца могла контролировать сегмент тела, она должна обладать достаточной силой. Для тренировки мышечной производительности мышца должна выполнять повторное действие против некоторого сопротивления (либо сегмент тела, либо добавленный вес), вокруг оси вращения в одной плоскости. Было показано, что этот тип тренировки улучшает проприорецепцию дисфункционального сегмента, например, когда люди с болью в шее выполняют контролируемое упражнение на подъем головы.
Ранняя реабилитация таких пациентов должна включать упражнения на двигательный контроль, а также упражнения, ориентированные на укрепление мышц шеи.
Сгибатели шеи
В исследовании Jull GA (2008) с участием 18 человек с хронической болью в шее было показано, что тренировка ГФШ (кранио-цервикальное сгибание) уменьшает боль в шейном отделе. Более того, в группе упражнений (по сравнению с группой мобилизаций с ассистивным КЦС) наблюдалось улучшение двигательной функции и снижение активности поверхностных флексоров шеи во время выполнения теста на КЦС. Тренировка выносливости ГФШ также уменьшала интенсивность боли в шейном отделе.
https://vk.com/video_ext.php
Стадия 1
- КЦС, как способ улучшения двигательного контроля.
- Правильное выполнение упражнение исключает сокращение поверхностных сгибателей шеи (для контроля пациент может пальпировать их рукой).
- Тренировка выносливости ГФШ с использованиям биологической обратной связи (пневматической манжеты). Прогрессия: 10 повторений с удержанием положения в течение 10 секунд на 22, 24, 26, 28 и 30 мм рт.ст.
- В реабилитационную программу необходимо включить функциональные тренировки, их необходимо выполнять несколько раз в день.
Стадия 2
- Увеличение выносливости и силы посредством добавления нагрузки или силы тяжести во время выполнения упражнения на подъем головы.
- Пациент сидит, прислонившись головой к стене, и выполняет КЦС, скользя затылком вверх по стене. Затем его голова отрывается от стены и удерживается в таком положении в течение 10 секунд. Прогрессия до 10 повторений. Для контроля руки пациента можно расположить на поверхностных мышцах шеи.
- Прогрессируйте, выполняя это упражнение в положении лежа на спине, а также в других положениях.
- Прогрессируйте, добавляя это движение в функциональные задачи, характерные для вашей деятельности; включайте его в комбинированные движения.
Экстензоры шеи
Стадия 1
- Пациент располагается в положении лежа на животе с опорой на локтих или в положении на четвереньках.
- Вначале необходимо выполнить КЦС, а затем кранио-цервикальное разгибание, ротацию и экстензию шейного отдела в сегментах С2-С7.
- Прогрессия: 3 подхода по 10 повторений без появления чувства усталости.
- Во время выполнения ротации и экстензии шейного отдела пациент должен сохранять КЦС (ключом к этому может быть команда держать глаза направленными вниз).
Стадия 2
Добавление нагрузки, начиная с 0.5 кг. Можно было бы использовать специальное оборудование для увеличения сопротивления мышц шеи или добавить вес к чему-то вроде велосипедного шлема.
Почему возникает шейный миозит?
Существуют разные формы болезни, вызваны они различными причинами.
- Воспалительные заболевания. Некоторые болезни характеризуются хроническими воспалительными процессами вразных частях организма, втом числе вмышцах шеи. Обычно они вызваны аутоиммунными состояниями, при которых иммунные клетки начинают вести себя неправильно иатаковать собственные ткани. Например, шейные мышцы (нонеони одни) могут страдать при таких заболеваниях, как дерматомиозит, полимиозит.
- Инфекционные болезни. Самая распространенная причина— вирусы. Воспаление вмышечной ткани может возникать при гриппе, простуде. Реже виновниками становятся болезнетворные грибки ибактерии.
- Прием некоторых лекарств. При этом вмышцах невсегда обнаруживают воспаление (такие состояния называют миопатиями). Причиной могут быть статины (лекарства, которые используют для снижения вкрови уровня вредногохолестерина), альфа-интерферон идр.
- Отравления. Например, алкоголем, кокаином.
- Травмы. Травмирование шейных мышц споследующим развитием воспалительного процесса может произойти врезультате слишком интенсивных спортивных занятий.
Что такое спазм?
 Спазм – непроизвольное сокращение мышц, сжатие мышечных тканей и расположенных рядом сосудов, вызывающие резкую и ноющую боль. Болевые ощущения появляются внезапно и длятся несколько минут. Существуют следующие виды спазмов:
Спазм – непроизвольное сокращение мышц, сжатие мышечных тканей и расположенных рядом сосудов, вызывающие резкую и ноющую боль. Болевые ощущения появляются внезапно и длятся несколько минут. Существуют следующие виды спазмов:
- Ременных мышц головы.
- Глубоких мышц шеи.
- Мышц шейного и плечевого отделов.
- Трапецевидной мышцы.
Механизмы возникновения и причины заболевания
В шейном отделе позвоночника много мышечных волокон. В связи с этим риск непроизвольного сокращения мышц становится выше. При длительном спазме мозгу не хватает кислорода, что приводит к сбою биохимических процессов и гипоксии.
Причины заболевания медицина пока не установила. Врачами выявлены факторы риска, провоцирующие развитие заболевания.
Причинами спазмов являются следующие факторы:
- Резкие движения телом, приводящие к сдавливанию кровеносных сосудов и защемлению нерва.
- В течение нескольких часов тело находится в одном положении, что приводит к статическому напряжению мышц.
- Состояния стресса и нервного потрясения, приводящие к повышению мышечного тонуса.
- Нехватка витаминов D и В12 и минералов: магния и кальция, натрия и калия.
- Заболевания опорно-двигательной системы.
- Миозит.
- Переохлаждение.
- Межпозвоночная грыжа в шейном отделе или протрузия.
- Повышенные физические нагрузки.
- Полученные травмы.
Как отличить от других недугов?
Боль в области шеи, не проходящая в течение трех дней, чувство онемения или покалывания, слабость – причины для обращения к специалистам, которые поставят точный диагноз. Отличить спазм мышц шеи от других заболеваний человек не сможет самостоятельно.
 Узкого врача в данной области нет. Лечением занимаются следующие категории врачей:
Узкого врача в данной области нет. Лечением занимаются следующие категории врачей:
- Терапевт.
- Невролог.
- Ортопед.
- Хирург.
- Флеболог.
- Ревматолог.
- Мануальный терапевт.
- Травматолог.
Для диагностики причины заболевания врачи назначают пациенту пройти следующие виды обследования:
- Лабораторные исследования:
- Общий анализ мочи.
- Общий анализ крови
- Биохимический анализ крови.
- Электромиограмма.
- Микроскопическое исследование – биопсия.
- Инструментальные методы:
- МРТ.
- КТ.
- УЗИ.
- Рентген.
После сбора анамнеза и изучения всех результатов обследования пациента специалист подтверждает заболевание.
Симптомы заболевания делятся на две группы:
- Основные или общие.
- Характерные (свойственны конкретному заболеванию).
Характерные симптомы при ШОХ
Остеохондроз – это дистрофическое изменение структуры хрящевых дисков позвонков и их костной основы.
 Общие симптомы проявляются в виде следующих состояний пациента:
Общие симптомы проявляются в виде следующих состояний пациента:
- Понижение слуха, заложенность в ушах, ощущение звона и шума.
- Головокружение. Выделяют два вида:
- Системное – ощущение кругового движения предметов или тела.
- Несистемное – признаки тошноты, оглушения, неуверенного состояния в вертикальном положении.
- Недостаток воздуха, одышка и удушье.
- Тошнота и рвота.
- Нарушение зрения.
- Боль в затылке и шеи, воротниковой зоне.
- Нестабильность артериального давления.
- Обморочные приступы.
- Чувство сухости и комка в горле, затруднение с глотанием, першения.
- Повышение температуры тела.
Симптомы так же зависят от стадии заболевания. В медицине существует 3 стадии заболевания.
На первой стадии начинаются дегенеративные процессы в хрящах позвоночных дисков и проявляются следующие симптомы:
- Дискомфорт в области шеи и рук, плечах.
- Головные боли.
- Затруднение движения шеей.
- Временные нарушения зрения.
- Онемение кожи в области шеи.
Вторая стадия – начало протрузии позвоночных дисков, сопровождающейся следующими симптомами:
- Появление выраженных болевых ощущений в области шеи и рук, плечах. Сопровождаются хрустом.
- Потеря чувствительности кожи в области шеи и рук.
- Частые затяжные головные боли.
- Нарушение зрения, ощущение визуализации черных маленьких кружков перед глазами.
- Появление ощущения звона и шума в ушах.
- Ощущение слабости в руках.
- Снижение четкости рефлексов сухожилий.
- Ощущение стреляющей боли.
- Появление ощущения комка в горле, затруднения с глотанием.
- Бессонница (нарушение сна).
На третьей стадии – появляется деформация позвоночника, смещение и вывихи позвонков из-за слабой фиксации, что приводит к образованию грыжи. Стадия сопровождается следующими симптомами:
- Сильные и острые боли в области шеи, воротниковой зоне. Появление болей в области сердца.
- Потеря чувствительности кожи головы в области затылка, в плечевой области, в руках.
- Образование грыжи в шейном отделе позвоночника.
- Парезы и параличи верхних конечностей.
Как избавиться от триггеров
 В лечении триггеров основной упор делается на физиотерапевтические процедуры – прогревание и накладывание пластырей, содержащих вещества, ускоряющие кровообращение. Также для устранения триггерных точек в зонах ременных мышц шеи и головы рекомендуется делать самомассаж шеи. В качестве массажера можно использовать теннисный мяч.
В лечении триггеров основной упор делается на физиотерапевтические процедуры – прогревание и накладывание пластырей, содержащих вещества, ускоряющие кровообращение. Также для устранения триггерных точек в зонах ременных мышц шеи и головы рекомендуется делать самомассаж шеи. В качестве массажера можно использовать теннисный мяч.
Избавиться от триггеров и предотвратить их появление помогают специальные упражнения, укрепляющие мышцы и снимающие с них спазмы. Их обычно выполняют, сидя на стуле, поэтому они идеально подходят для офисных работников.
Один из таких комплексов:
- Повернуть голову вправо, чтобы подбородок находился на линии плеча. Зафиксировать положение, затем повторить движение в другую сторону.
- Опустив голову вниз, посмотреть на пол. Отвести подбородок вправо, затем влево.
- Вытянуть руки вперед, словно пытаясь дотянуться до чего либо. Сохранять позу до возникновения чувства напряжения между лопатками.
- Сцепить кисти рук в замок и положить их на голову сверху. Нажав на голову, наклонить ее, стараясь достать подбородком до груди.
- Опустив подбородок вниз вправо, левой рукой потянуться к полу. Сохранить позу, затем повторить движения в другую сторону.
- Опустив подбородок к правому плечу, плавно перевести его к левому плечу, не поднимая головы и описывая подбородком линию дуги на груди. Повторить в другую сторону.
- Вытягивать подбородок вперед, затем возвращаться в исходное положение.
- Положив правую руку поверх головы, дотянуться пальцами до левого уха. Слегка надавить рукой на голову, наклоняя ее вправо, и одновременно сопротивляясь нажиму. То же самое повторить левой рукой с другой стороны.
- Сцепив руки в замок, положить их на затылок и слегка надавить. Одновременно напрячь мышцы шеи, стараясь удержать голову прямо.
Почему болят мышцы спины
Медицинская статистика говорит о том, что периодические боли в мышцах спины возникают у каждого третьего взрослого человека. Чаще всего это спазм шеи, но существуют и другие причины:
Одной из них является шейный радикулит. Возникает он при ущемлении нервных корешков и выражается в виде острых приступов боли
Чтобы этого не допустить, необходимо уделить особое внимание формированию мышечного корсета. Он позволяет снять излишнюю нагрузку с шеи.
При резком повороте головы или неправильном выполнении упражнений может возникнуть их растяжение, сопровождающееся неприятными болевыми ощущениями.
Если мышца шеи ременная беспокоит длительной ноющей болью, а при пальпации явно чувствуется утолщение и боль становится сильнее, налицо миозит – воспаление шейных мышц.
Есть и ряд других более серьезных заболеваний, при которых наблюдаются боли в мышцах, — ишемия сердца, полимиалгия, болезнь Бехтерева. Поэтому при появлении частых болевых ощущений в шее следует обратиться к врачу.
Поэтому при появлении частых болевых ощущений в шее следует обратиться к врачу.

Симптомы миозита шеи
Характерный симптом шейного миозита, который знаком многим людям — ноющая боль в шее. Нередко она возникает утром, после пробуждения. Человек неожиданно обнаруживает, что не может повернуть голову вправо или влево, наклонить её, потому что от этого становится больно.
- Болевые ощущения вызваны отеком, который приводит к мышечному спазму. Иногда в области пораженной мышцы можно заметить отечность и покраснение на коже. В толще мышц иногда прощупываются болезненные уплотнения.
- Такими симптомами проявляется острый миозит мышц шеи. Обычно они проходят достаточно быстро, даже без специального лечения.
- Но заболевание может переходить в хроническую форму. При этом симптомы миозита шейного отдела периодически рецидивируют, постоянное напряжение мышц приводит к перекосу — спастической кривошее, смещению шейных позвонков, способствует образованию межпозвонковых грыж.
В редких случаях встречается гнойный шейный миозит. При этом в мышцах шеи развивается гнойное воспаление, вызванное бактериями. Симптомы этого состояния: сильная резкая боль, которая усиливается во время движений, ухудшение общего состояния, высокая температура, выраженный отек, который может переходить на лицо, грудную клетку.
Как предупредить появление мышечного спазма
Если вам не свойственны боли мышечного типа, вы все равно можете поддержать здоровье нервной системы и мышц, причем не только в области головы и шеи:
- старайтесь придерживаться распорядка дня;
- организуйте рабочее место, сделайте его удобным, чтобы сидеть без перекосов в естественном положении;
- работая за компьютером, устраивайте себе разминку раз в час на пару минут;
- гуляйте на свежем воздухе;
- тщательно проветривайте помещения дома;
- не злоупотребляйте курением, алкоголем;
- занимайтесь спортом хотя бы 1-2 раза в неделю;
- пейте достаточное количество чистой воды;
- поддерживайте ресурсность организма с помощью витаминов и минералов, назначенных вашим эндокринологом;
- регулярно проходите комплексные чек-апы организма, чтобы не допустить развития заболеваний.
В профилактике появления мышечных спазмов положительную роль играет плавание, йога, массаж. Контрастный душ приводит сосуды в тонус и нормализует кровообращение – это тоже очень важный момент для профилактики. Для сна подберите удобную ортопедическую подушку.
Если вас беспокоят мышечные спазмы, провоцирующие боль, не игнорируйте их. Здоровье можно восстановить и поддержать!
Лечение симптомов миозита мышц шеи
Лечение симптомов шейного миозита складывается из следующих мероприятий:
- Для шеи нужно обеспечить покой. Нагрузки и резкие движения лишний раз травмируют шейные мышцы и способствуют усилению воспаления.
- Для борьбы с болью применяют обезболивающие препараты — нестероидные противовоспалительные средства.
- При сильных болях врач может провести новокаиновую блокаду — ввести в область пораженных мышц раствор анестетика.
- Если повышена температура тела — назначают жаропонижающие средства.
Конечно, параллельно нужно проводить лечение основного заболевания, которое привело к воспалению в шее. Прогноз в большинстве случаев благоприятный: примерно через 2 недели (в зависимости от причины) симптомы полностью проходят у 2/3 больных.
Запишитесь на прием к врачу неврологу Международной клиники Медика24







