Кифоз 1 степени: диагностика, лечение и профилактика
Содержание:
- Факторы риска
- Особенности первой стадии кифоза
- Другие виды
- Общая информация о заболевании
- Принцип метода
- Виды патологии
- Стадии заболевания
- Пример комплекса ЛФК при артрозе колена
- Профилактика и прогноз
- Что это такое
- Классификация
- Результаты мозаичной пластики коленного сустава
- Как диагностируют заболевание
- Как проходит процедура
- Томограф Siemens go.Now
- Принципы ЛФК при артрозе
- Боли в позвоночнике (дорсопатии)
- Остеохондропатия стопы у детей
- Что входит в схему лечения
- Главные принципы физических нагрузок при артрозе
- Как понять, в чем причина
- Болезнь Шейермана-Мау: лечение
- Боли в пояснично-крестцовом отделе позвоночника
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Особенности первой стадии кифоза
Провоцирующими факторами формирования кифоза грудного отдела позвоночника 1 степени являются: ослабленный мышечный корсет, деформации костей и суставов, недостаток витаминов в рационе. Для патологии характерен угол изгиба позвоночника в 30-40 градусов. Визуально изменения могут быть незаметны, поэтому при подозрениях назначают дополнительные исследования. В начальной стадии развития наблюдается незначительный наклон туловища, явным симптомом является сутулость
Родителям нужно обращать внимание на наличие округлости спины, когда плечи развернуты вперед и направлены вниз. Заболевание может развиваться длительное время – каждый год угол изменяется на несколько градусов
Своевременное обращение к врачу при кифозе 1 степени позволяет эффективно предотвратить прогрессирование и вылечить недуг.
Другие виды
Просто сказать, например, «ревматоидный артроз голеностопа» недостаточно. Диагноз должен полностью характеризовать клиническую картину, поэтому для медицинского заключения используют также другие виды артроза.
Локализованный и генерализованный артроз
Когда заболевание поражает только один сустав, болезнь будет локализованной. Если же артроз охватывает несколько суставов (например, пальцы рук, тазобедренные суставы, позвоночник), это полиартроз (иначе, генерализованный артроз).
Первичный и вторичный артроз
Остеоартроз может быть первичным (иначе идеопатическим) и вторичным. Причина первичного деформирующего артроза — генетические факторы. Наиболее значимыми причинами, вызывающими вторичный остеоартроз, считаются:
- Биомеханические:
- патологии развития опорно-двигательного аппарата;
- высоко интенсивные нагрузки, особенно ударно-толчковые, скручивающие;
- травмы сустава;
- нарушение структуры и питания костной ткани с последующим омертвлением;
- ожирение (вес создает дополнительную нагрузку на суставы);
- кифоз, лордоз, сколиотическая осанка.
- Воспалительные:
- гемофилия (кровоизлияние в сустав приводит к воспалению и дальнейшему развитию заболевания);
- артрит.
- Метаболические:
- отложение солей кальция при хондрокальцинозе;
- отложение железа в суставах при гемохроматозе;
- отложение солей мочевой кислоты при подагре.
- Эндокринные:
- гормональный дисбаланс;
- повышенная выработка гормона роста (акромегалия);
- сахарный диабет;
- недостаточная или избыточная выработка гормонов ПТГ, вырабатываемых паращитовидными железами (гипо- и гиперпаратиреоз).
- Ишемические:
- атеросклероз сосудов и облитерирующий эндартериит нижних конечностей;
- варикоз.
При наличии хотя бы одной из перечисленных причин и болевых ощущениях в суставах рук или ног лучше заранее обратиться к врачу травматологу-ортопеду.
Общая информация о заболевании
Межпозвонковый диск состоит из упругого ядра, окруженного прочной фиброзной оболочкой. Под воздействием тех или иных патологических факторов оболочка истончается и рвется, а ядро начинает формировать небольшую полость в кости позвонка, одновременно заполняя ее. Это заболевание долгое время протекает бессимптомно и нередко выявляется случайно при обследовании по тому или иному поводу. Лишь при значительных объемах образования оно начинает выбухать за границы позвонка, вызывая симптомы сдавления нервных корешков, аналогично классической межпозвоночной грыже.
Образования нередко возникают у подростков на фоне быстрого роста скелета. В этом случае наиболее типичной локализацией является грудной отдел. Взрослые чаще сталкиваются с грыжами Шморля, сформировавшимися в поясничном отделе позвоночника на фоне повышенной нагрузки на опорно-двигательный аппарат.
Принцип метода
Как можно понять из названия, магнитолазерная терапия подразумевает воздействие сразу двух видов излучения – магнитного и лазерного. Магнитное поле воздействует на различные функциональные системы организма, повышает активность некоторых ферментов, улучшает кровообращение, изменяет осмотическое давление в капиллярах и электропроводность тканей. Считается, что нарушение обмена веществ и недостаток кислорода в патологическом очаге, а также отечность тканей и боль можно успешно устранить при помощи воздействия магнитного поля.
Воздействие лазерного излучения тоже способствует устранению боли, улучшает обмен в тканях, стимулирует работу иммунной системы на местном уровне, обладает рефлексогенным действием. При комбинации с магнитным излучением схожие лечебные эффекты усиливаются, а эффективность процедуры повышается. Если применять магнитолазерную терапию при лечении боли, то процедура будет усиливать действие обезболивающих и нестероидных противовоспалительных лекарственных препаратов, что позволит снизить их дозировки, а вместе с тем и побочное действие. В некоторых случаях МЛТ может применяться в качестве единственного метода лечения боли.
Виды патологии
Современная классификация выделяет четыре категории остеохондропатий детского и пубертатного (подросткового) возрастов:
- Некротические процессы в эпифизарных частях – расширенных концевых отделах трубчатых костей. К этой группе относятся патологии головок бедра и плюсневых костей, грудной части ключицы, фаланг пальцев.
- Дистрофические нарушения трубчатых костей: ладьевидной стоп, полулунной и ладьевидной запястий, тел позвонков.
- Дегенеративные процессы в костных выростах – апофизах: буграх большеберцовой и пяточной костей, а также в апофизарных кольцах позвонков.
- Неполная остеохондропатия с повреждением суставных структур локтевых, коленных и голеностопных сочленений.
Стадии заболевания
В своем развитии остеохондропатия костей проходит несколько этапов.
- Первая стадия асептического некроза длится от 1 до 12 месяцев. В этот период формируется и проявляется субхондральный некроз губчатых костей при сохранении жизнеспособности гиалинового хряща. Кость становится менее прочной и более уязвимой.
- Вторая стадия длится около полугода. В этот период выявляют первичную деформацию суставной поверхности. Она приобретает волнистые, фестончатые очертания. Наблюдается сплющивание и сдавливание поврежденных костных тканей, расширение суставной щели.
- Этот этап может длиться до 3-х лет. Для него характерно рассасывание некротических поражений и замещение выболевшей костной ткани грануляционной, содержащей новообразованные кровеносные сосуды. Высота кости уменьшается, на рентгеновских снимках некротический участок представлен отдельными мелкими фрагментами.
- На этой стадии, которая длится 2-3 года, восстанавливаются прочностные характеристики и форма кости. На смену выболевшим фрагментам и заменившим их тканям приходит новообразованное губчатое вещество.
- На конечном этапе возможны два варианта. При своевременном и адекватном лечении остеохондропатии анатомическая структура кости, ее структура и функциональные возможности восстанавливаются до 85% – пациент фактически выздоравливает. В противном случае заболевание приводит к стойкой деформации, развитию вторичного остеоартроза с существенным ограничением подвижности.
Между вышеописанными стадиями не существует четких разграничений. Для патологических процессов характерно постепенное развитие.
Пример комплекса ЛФК при артрозе колена
Количество повторений указано среднее: начните с минимального, постепенно увеличивая нагрузку
Перед началом занятий важно проконсультироваться с лечащим врачом и получить его одобрение, а также рекомендации
- Лежа на спине, согнуть ногу в тазобедренном и коленном суставах. Выполнить 6-8 сгибательно-разгибательных движений в колене, сначала одной ногой, потом столько же двумя одновременно.
- В положении на спине выполнить «вертикальные ножницы» – попеременный подъем и опускание прямых ног.
- Лежа на боку выполнить по 6-8 подъемов и опусканий выпрямленной ноги.
- Лежа на животе 6-8 раз согнуть и разогнуть коленный сустав, а затем столько же раз поднять и опустить выпрямленную ногу.
- Лежа на спине необходимо вытянуться вперед не носками, а пятками (4-6 раз). Такой вид нагрузки снимает напряжение в мышцах голени, колена и тазобедренного сустава.
- Сидя выполнить сгибание и разгибание колена – 6-8 раз.
Профилактика и прогноз
При своевременном лечении остеохондропатии прогноз благоприятный. Благодаря терапии кровообращение в ноге нормализуется, и кость начинает быстро восстанавливаться. Если лечение не проводится, то через 2-3 года кость восстановится сама, но длительное течение остеохондропатии чревато поражением суставов. Таким образом, болезнь обычно осложняется деформирующим артрозом.
Предупредить развитие патологии можно, соблюдая следующие рекомендации:
- Если ребенок занимается спортом, необходимо следить, чтобы нагрузки соответствовали возрасту и физической подготовке ребенка. Слишком тяжелые тренировки в большинстве случаев приводят к серьезным патологиям опорно-двигательного аппарата.
- Ребенок должен хорошо питаться, сбалансировано, вкусно и полезно, но нельзя допускать ожирения, чтобы не создавать нагрузку на стопы.
- Если произошла травма стопы, лечить ее нужно обязательно под контролем специалиста, это поможет избежать осложнений.
- Необходимо регулярно показывать малыша ортопеду, чтобы вовремя выявить плоскостопие или другую деформацию стопы и вылечить заболевание.
При наличии патологий внутренних органов и различных систем организма нужно своевременно проходить лечение под контролем профильного врача.
Что это такое
Артроз – это заболевание суставов дегенеративно-дистрофического характера с постепенным разрушением хрящевой и разрастанием костной ткани. В начале развития заболевания хрящевая ткань подсыхает, становится менее упругой и эластичной. Покрытый трещинами хрящ уже не скользит, а трется, еще больше истончаясь. Давление на подлежащую кость возрастает, она начинает уплотняться и деформироваться. У головок костей больше нет хрящевого амортизатора, они, не только верхний слой кости, расплющиваются, компенсаторно увеличивая суставную площадь. По ее краям появляется и растет перерожденная костная ткань (остеофиты).
Костные разрастания при артрозе НЕ отложение солей. Поэтому бездумная «выгонка солей» при данном заболевании – потеря времени, пользы не принесет.
В зависимости от степени выраженности патологического процесса и локализации патологии выделяют несколько видов артроза
При диагностике важно определить, какой именно у пациента тип заболевания, так как от этого зависит объем и длительность лечения
Классификация
По международной статистической классификации болезней — МКБ-Х (1998) различают:
М91-М94 – Хондропатии;
М91 — Ювенильный остеохондроз бедра и таза;
М91.0 — Ювенильный остеохондроз таза;
- вертлужной впадины;
- подвздошного гребня (Бюкенена);
- седалищно-лобкового синхондроза (Ван-Нека);
- лобкового симфиза (Пирсона).
М91.1 — Ювенильный остеохондроз головки бедренной кости
(Легга-Кальве-Пертеса);
М91.2 — Деформативная остеопатия безимянной кости таза:
деформация бедра, вызванная перенесенным ювенильным остеохондрозом.
М91.3- Псевдококсалгия;
М91.8 — Иной ювенильный остеохондроз бедра и таза:
ювенильный остеохондроз после устранения врожденного вывиха бедра.
М92 — Иной ювенильный остеохондроз;
М92.0 — Ювенильный остеохондроз плечевой кости:
- головки дистального отростка плечевой кости (Паннера);
- головки плечевой кости (Хааса).
М92.1 — Ювенильный остеохондроз лучевой и локтевой костей:
- нижней части локтевой кости (Барнса);
- головки лучевой кости (Брайлсфорда).
М92.2 — Ювенильный остеохондроз кисти:
- полулунной кости запястья (Кинбека);
- головок пястных костей (Моклера).
М92.3 — Иной ювенильный остеохондроз верхней конечности;
М92.4 — Ювенильный остеохондроз надколенника:
- первичный, центра надколенника (Келлера);
- вторичный, центра надколенника (Синдинга-Ларсена).
М92.5 — Ювенильный остеохондроз большой и малоберцовой костей:
- проксимального отдела болынеберцовой кости (Блаунта);
- бугристости болынеберцовой кости (Осгуда-Шляттера);
М92.6 — Ювенильный остеохондроз предплюсны:
- пяточной кости (Севера);
- аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости (Гаглунда);
- таранной кости (Диаца);
- ладьевидной кости (Келлера).
М92.7 — Ювенильный остеохондроз плюсны:
- пятой плюсневой кости (Изелина);
- второй плюсневой кости (Фрейберга).
При определении стадии течения патологического процесса наиболее часто используется классификация С. А. Рейнберга:
I стадия — асептический некроз;
II стадия — импрессионный перелом;
III стадия — рассасывание (фрагментация);
IV стадия — репарация (восстановление);
V стадия — конечная (исход).
По формам принято различать односторонние и двусторонние ОХП.
Результаты мозаичной пластики коленного сустава
Недавно Ласло Хангоди с соавторами (Hangodi et al.) опубликовал результаты крупного исследования, включившего почти 1000 пациентов: 789 человек с повреждением хряща мыщелков бедренной кости, 31 — суставной поверхности большеберцовой кости, 147 — надколенника). В 81% случаев отмечалась сопутствующая патология — травмы менисков, костей, связок.
Через 15 лет наблюдения отмечено:
- 92% отличных результатов при мозаичной пластике мыщелков бедра;
- 87% — при пластике суставной поверхности большеберцовой кости;
- 74% — при пластике надколенника.
В ходе исследования по тем или иным причинам были проведены 83 биопсии пересаженных трансплантатов. В 83% биоптатов была отмечена отличная остеоинтеграция и образование прекрасной хрящевой матрицы богатой коллагеном 2 типа и гликозаминогликанами.
Авторы исследования, а также ряд других авторов отмечают относительную простоту мозаичной пластики, относительно низкую стоимость и тот факт, что переносится живой аутологический хрящ.
Сравнение результатов мозаичной пластики и трансплантации аутологичных культивированных хондроцитов проводилось лишь в краткосрочной перспективе (срок наблюдений до 1 года после операции). Поэтому объективный анализ пока не доступен.
Как диагностируют заболевание
Для постановки диагноза осмотра и опроса пациента недостаточно. Необходимы специальные исследования:
- Рентгенография. На снимке можно увидеть сужение суставной щели, субхондральный склероз и субхондральные кисты, остеофиты и деформацию стопы на поздних стадиях.
- МРТ. Позволяет максимально точно диагностировать дефекты суставного хряща, выпот в полости сустава, синовит, повреждения связок, теносиновиты и разрывы сухожилий, а также реактивные изменения костного мозга и другие патологии.
- КТ. Показана, если есть необходимость в трехмерном изображении сустава, особенно на этапе предоперационного планирования. Помогает оценить состояние смежных суставов, характер сращивания кости. Более информативна, чем рентгенограмма.
- УЗИ. Этот диагностический метод рекомендуют для определения воспалительных процессов внутри сустава и контроля выпота. Он показывает патологические изменения мягких тканей вокруг сустава.
- Костная сцинтиграфия. Назначается при наличии специальных показаний.
Чаще все артроз таранно-ладьевидного сустава диагностируют с помощью МРТ
Как проходит процедура
Магнитолазерная терапия является курсовой процедурой. Для достижения оптимального эффекта назначается курс, который может состоять в среднем из 8-12 сеансов. Продолжительность одной процедуры составляет от 10 до 15 минут.Для проведения магнитолазерной терапии требуется специальное оборудование. Конструктивно оно состоит из двух главных элементов:1. Блок, который генерирует лазерное и магнитное излучение и позволяет настраивать необходимые параметры.2. Датчик, который испускает волны и воздействует непосредственно на пациента.
Магнитолазерная терапия проводится в положении лежа и не требует специальной подготовки. Если лечение сочетается с медикаментозной терапией, то лекарственный препарат вводится непосредственно перед процедурой. МЛТ является бесконтактным методом воздействия, проводится без проколов кожи, не требует анестезии, последующей реабилитации и очень хорошо переносится.Определенные изменения можно почувствовать уже после первого сеанса, но для достижения выраженного лечебного эффекта необходимо пройти весь курс целиком. В некоторых случаях может потребоваться несколько курсов магнитолазерной терапии, интервал между которыми может составлять около месяца.
Томограф Siemens go.Now
Мультиспиральный томограф Центра КТ «Ами» — это аппарат нового поколения Siemens go.Now, который дает оптимальное качество КТ-снимков при значительно сниженной лучевой нагрузке. На полученных томограммах анатомические структуры визуализируются с высокой точностью. Такой результат обеспечивают новые технологии, использованные в нашем аппарате.

Томограф Siemens go.Now дает распределенную лучевую нагрузку, адаптированную для каждого пациента и каждого отдельного исследования. Например, технология снижения лучевой нагрузки для определенных частей тела при сканировании головы защищает хрусталики глаз, при сканировании грудного отдела — грудную клетку.
Технология «Оловянный фильтр» повышает качество изображения мягких тканей и костных структур.
Технология низковольтного сканирования позволяет повысить диагностическую уверенность, увеличив четкость изображения. При этом значительно уменьшается количество контрастного вещества, что делает исследование безопасней и дешевле.

Технология «Оловянный фильтр» повышает качество изображения мягких тканей и костных структур.
Технология низковольтного сканирования позволяет повысить диагностическую уверенность, увеличив четкость изображения. При этом значительно уменьшается количество контрастного вещества, что делает исследование безопасней и дешевле.
Принципы ЛФК при артрозе
Комплекс ЛФК может включать упражнения в положении сидя, стоя и лежа. Главное правило – их выполнение не должно вызывать боли, в противном случае можно навредить. После каждого упражнения нужен небольшой перерыв, который поможет избежать обострений вследствие интенсивных тренировок.
Чтобы лечебная физкультура принесла пользу в лечении артроза и остеоартроза, важно соблюдать простые принципы:
- заниматься регулярно, в идеале – каждый день, а еще лучше – в течение дня по несколько минут;
- увеличивать нагрузку постепенно;
- двигаться в медленном темпе, без резких рывков и других «подвигов»;
- если поражение затронуло конечность, выполнять упражнение сначала на здоровой ноге или руке, а затем аккуратно переходить на поврежденный сустав;
- в период обострения прекратить любые физические нагрузки.
С помощью ЛФК вы сможете улучшить гибкость мышц, сохранить подвижность сустава и избавиться от лишнего веса
Боли в позвоночнике (дорсопатии)
Под дорсопатиями в медицине понимаются разнообразные боли в спине (и конечностях), вызванные дегенеративно-дистрофическими заболеваниями позвоночника.
Если пациент испытывает боль дольше 12 недель, то ее называют хронической. Причины дорсопатий уточняются по результатам МРТ позвоночника (КТ чаще всего выступает лишь вспомогательным методом). Лечением занимаются неврологи, остеопаты, альгологи или спинальные нейрохирурги.
Дегенеративно-дистрофические заболевания позвоночника зачастую приводят к компрессии нервных окончаний и корешков спинного мозга, поэтому болевой синдром может быть очень интенсивным и распространяться на другие, связанные части скелета: руки, ступни, грудную клетку и др.
Таким образом, на проблемы с позвоночником указывают не только локализованные в области спины дорсопатии, но и другие боли — с иррадиацией и невралгической симптоматикой, например:
- Симптом перемежающейся хромоты;
- «Простреливающая» боль в ноге;
- Онемение рук или ног;
- Головокружения и головные боли;
- Слабость конечностей, выраженное снижение мышечного тонуса;
- Потеря конечностями чувствительности.
Как правило боли становятся более интенсивными после физических нагрузок и проходят во время отдыха, но бывает и наоборот, когда именно в состоянии покоя пациент начинает испытывать боль.
ДДЗП шейного отдела позвоночника вызывают болевые ощущения в шее и предплечье, парезы рук, головные боли и головокружения, шум в ушах и ухудшение зрения.
ДДЗП грудного отдела позвоночника могут проявляться болевым синдромом за грудиной, который усиливается при дыхании и кашле. Боли распространяются вдоль ребер с иррадиацией в спину. Симптоматика чем-то напоминает стенокардию.
ДДЗП пояснично-крестцового отдела позвоночника сопряжены с интенсивными болями в пояснице с иррадиацией в ноги (онемение, слабость, хромота). Пациенту становится тяжело заниматься спортом, ходить, наклоняться, длительное время пребывать в статическом положении.

Остеохондропатия стопы у детей
Заболевание может поражать одну или обе конечности, как правило, патология начинает развиваться на одной ноге, а затем вовлекается и другая. Болезнь Келлера I возникает у мальчиков до 7 лет, болезнь сопровождается болью на тыльной стороне стопы и отеком. В период течения болезни ребенок прихрамывает, бережет больную ногу, а через год кость начинает восстанавливаться и неприятные ощущения пропадают.
Болезнь Келлера II возникает в основном у девочек в подростковом возрасте. Начинается заболевание бессимптомно, часто поражаются обе конечности. Боль может возникать при усиленной нагрузке на передней части стопы, а с течением времени болевые ощущения беспокоят даже во время отдыха.
Обычно наблюдается отек в месте разрушения костной ткани, пациент не может ходить в обуви на плоской подошве и босяком из-за выраженных болевых ощущений. Длительность заболевания составляет 2 года, после чего боль проходит и костная ткань восстанавливается. Но если произошло поражение сочленения, то боль снова возникает в скором времени.

Остеохондропатия ладьевидной кости стопы у детей проходит в 3 фазы:
- На первой фазе происходит некроз костной ткани, возникает повышенная утомляемость в пораженной области, ноющие боли при движении, заканчивается состояние компрессией пораженного участка.
- На второй фазе нарушается функция пораженного участка, усиливается боль, появляется хромота.
- На третий фазе костная ткань восстанавливается, и боль стихает, также возможно формирование деформированного артроза, в таком случае боли возникают с новой силой.
Что входит в схему лечения
Если схема лечения остеоартроза составлена правильно, удается полностью восстановить подвижность сустава. В консервативное лечение включают такие методы и мероприятия:
Корректировка физической активности
В период терапии важно ограничить высокоинтенсивные нагрузки, особенно скручивание и сгибание.
Смена обуви. Пациенту рекомендуют носить высокие ботинки для поддержки голеностопа или обувь с закругленной подошвой, разгружающую средний отдел стопы.
Ортопедические стельки или ортезы
Снижают нагрузку и боль.
Трость. Разгружает поврежденный сегмент конечности.
Коррекция веса. Лишние килограммы усугубляют течение болезни.
Нестероидные противовоспалительные препараты. Купируют воспаление.
Анальгетики. Снимают боль.
Миорелаксанты. Расслабляют мышцы, борются со спазмами.
Хондропротекторы. Помогают обновляться хрящевым тканям.
Физиотерапия. Укрепляет мышцы вокруг сустава, растягивает мышцы голени, снижает нагрузку на пораженный сустав.
Физические упражнения. ЛФК восстанавливает объем движений, укрепляет связочный аппарат и снижает нагрузку на больной сустав.
При выраженной тугоподвижности физиотерапия может навредить
Главные принципы физических нагрузок при артрозе
Причиной развития артроза часто становится недостаток физической активности, однако это не означает, что при диагностировании заболевания нужно срочно записаться в спортивную секцию.
Важно найти оптимальный баланс между движением и ограничением нагрузки на больной участок. Полностью переходить на сидячий образ жизни нельзя, поскольку мышцы ослабеют, и подвижность сустава уменьшится еще больше.
Подбирать тип и степень нагрузки лучше со специалистом.
В идеале это должна быть лечебная гимнастика, направленная на укрепление больного сустава и тканей вокруг него.
Очень важно в период лечения и реабилитации не переохлаждать организм, так как это может усугубить течение заболевания.
Как понять, в чем причина
Заниматься диагностикой должен врач, поэтому при боли и дискомфорте в стопе не стоит откладывать визит к специалисту. Но уже на начальном этапе вы можете самостоятельно сориентироваться по симптомам:
- При артрите сустав воспаляется внезапно, без провоцирующих факторов, например травм. Боль бывает в основном по ночам, при ходьбе исчезает.
- При переломе костей лодыжки повреждаются и костные структуры голеностопа. Видна припухлость, вы испытываете боль при малейшем наступании на стопу.
- При туннельном синдроме происходит сдавливание стенок кровеносных сосудов и корешков нервных окончаний (например, так бывает при сахарном диабете, после травмы или на фоне артроза). Формируются обширные отеки, наблюдается похолодание конечности, которое сменяет локальное повышение температуры.
- При тендините воспаляются сухожилия, появляется отек. Боль возникает при нагрузке на ногу. При отсутствии лечения есть риск присоединения инфекции и разрыва сухожильных волокон.
- При подагре сильная боль беспокоит в основном во время сна. Боль острая, распространяется на всю стопу и отдает в большой палец. Подагра и отложение солей не имеют ничего общего с артрозом по своей природе, за исключением болевого синдрома.
- При переломе кости пятки заметны обширные отеки, гематомы, стопа болит, двигательная активность снижается. Эта проблема актуальна для бегунов и может привести к хроническому болевому синдрому.
- При частичном или полном вывихе утолщается костная ткань голеностопа, пятка выворачивается внутрь. Сустав деформируется, появляются обширный отек и длительная боль.
В отличие от проблем травматического характера, артроз не имеет такой выраженной симптоматики. При дегенеративных изменения в хряще голеностоп болит и несколько ограничен в подвижности. Симптомы часто размыты, поэтому человек не спешит на консультацию к ортопеду, а экспериментирует с гелями, мазями, местными средствами, народной медициной и теряет драгоценное время.
При артрозе видимых признаков – отеков, гематом – не бывает
Болезнь Шейермана-Мау: лечение
Основным лечащим врачом при этой патологии является ортопед. Он определяет, какие именно методы будут применяться к тому или иному пациенту. Существует два основных подхода к лечению болезни:
- консервативный;
- хирургический.
Основой первого является лечебная физкультура, которая необходима для укрепления мышц, что позволяет предотвратить развитие дополнительных проблем (грыжи, спондилолистез и пр.), обеспечивает мощный мышечный корсет, способствует сохранению подвижности в спине.
Большое значение имеет массаж и мануальная терапия, которые уменьшают боль, способствуют улучшению кровообращения, устраняют мышечный спазм, который возникает из-за болей. Кроме того, они позволяют решить проблемы с вторичными нарушениями. Физиотерапия имеет анальгетический эффект, расслабляет мышцы и стимулирует питание тканей. Положительное воздействие имеет и грязелечение. Иногда также показано ношение корсетов.

Дополнительно могут применяться и лекарственные препараты. По показаниям назначают хондропротекторы, анальгетики, минеральные комплексы или препараты кальция. Также могут иметь значение миорелаксанты, венотоники, сосудистые средства.
Больным показано ограничение физической нагрузки, особенно статической, а также поднятия больших тяжестей, так как это может ухудшать течение заболевания. Полезным является плавание под контролем инструктора, так как оно укрепляет мышцы тела без нагрузки на позвоночник.
Если же болезнь продолжает прогрессировать и терапевтические методы лечения не дают необходимого эффекта, то применяется хирургическое вмешательство. Главными показаниями к операции являются:
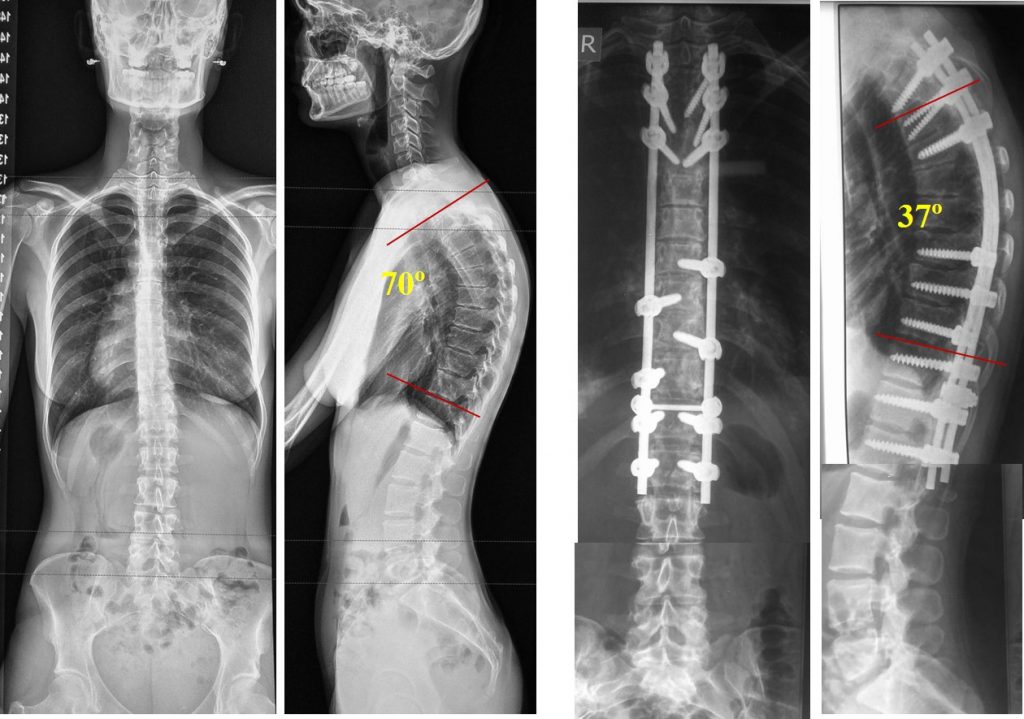
- кифоз более 75 градусов;
- выраженный болевой синдром, который не поддается консервативному лечению;
- нарушение работы легких и сердца, дистопия органов.
Болезнь Шейермана-Мау – это серьезное заболевание, которое может приводить даже к инвалидности. Тем не менее, если своевременно, на раннем этапе, начать лечение, то прогрессирование можно практически остановить и предотвратить серьезные проблемы.
Пример хирургического лечения в Клинике А.Н. Бакланова
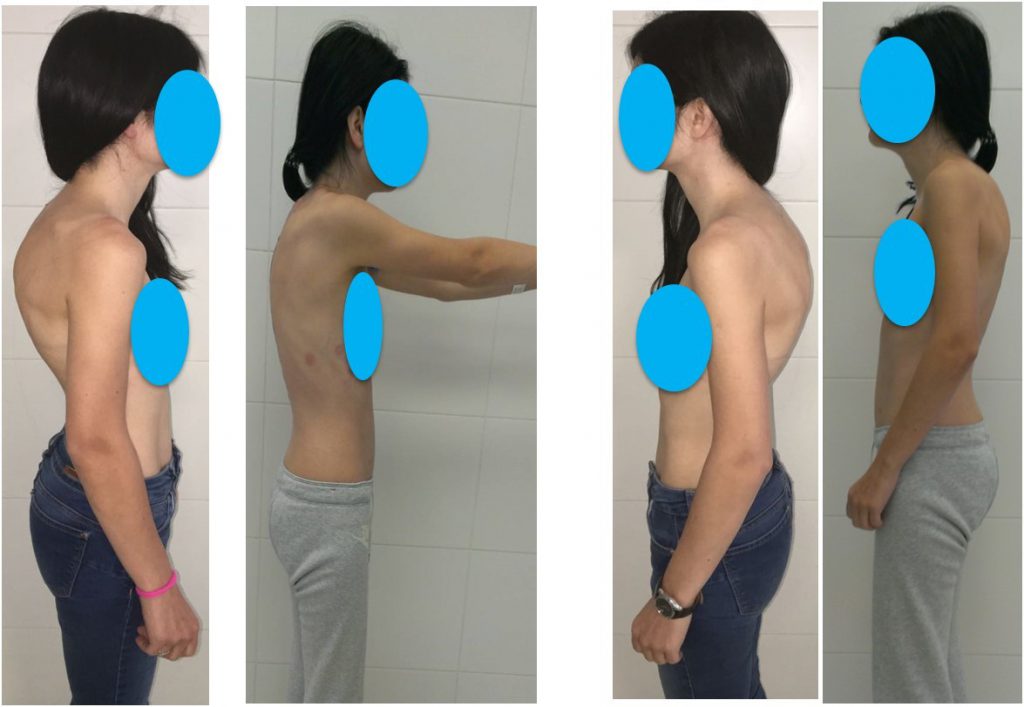
Боли в пояснично-крестцовом отделе позвоночника
На пояснично-крестцовый отдел позвоночника приходятся самые большие нагрузки. На боли в пояснице жалуются до 60-70% взрослого населения развитых стран. Это излюбленная локализация межпозвонковых грыж. У одного пациента чаще всего диагностируются 2-3 грыжи в пояснично-крестцовом отделе позвоночника. Также боли в пояснице и крестце нередко возникают при гинекологических и урологических патологиях.
Межпозвонковая грыжа
Межпозвонковая грыжа — это результат длительно существующего остеохондроза позвоночника. Если в шейном отделе на межпозвонковые диски приходится относительно небольшие нагрузки, в пояснично-крестцовом отделе на каждый диск приходится колоссальное давление. Здоровый диск способен компенсировать любой вес, за счет полужидкого ядра, играющего роль гидравлического амортизатора. Однако из-за остеохондроза волокнистый и прочный хрящ (фиброзное кольцо), идущий по периферии межпозвонкового диска теряет эластичность и прочность, отдельные его участки могут растрескиваться. При резком повышении нагрузки, например при поднятии тяжестей, давление внутри больного диска возрастает, из-за чего его содержимое может фактически “выстреливать” через поврежденный хрящ, попадая в просвет позвоночного канала — так образуется межпозвонковая грыжа.
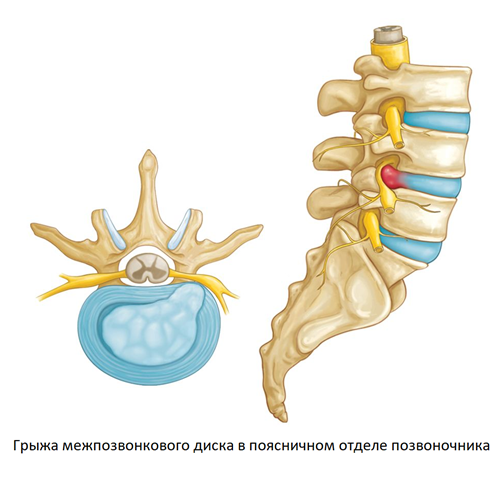
Выпавшие наружу диска фрагменты ядра сдавливают спинной мозг и спинномозговые корешки. В результате возникает отек нервных тканей и нарушение кровообращения, что сопровождается сильными болями и защитным спазмом мышц. Боль может быть невыносимой, вплоть до необходимости в применении наркотических анальгетиков. Характерным признаком является иррадиация болей в нижние конечности. Возможно нарушение чувствительности к боли, покалывание и онемение кожи голени и бедра.
Протрузия межпозвонкового диска
Основное отличие протрузии межпозвонкового диска от грыжи — сохранение целостности фиброзного кольца. Причиной болей становится сдавление спинного мозга и его корешков выпячиванием по периферии межпозвонкового диска. Однако если процесс продолжится, протрузия может легко превратиться в грыжу. Симптоматика и боли похожи на таковую при грыже межпозвонкового диска, так как выраженность болевого синдрома зависит не только от размера, но и от локализации протрузии или грыжи.
Спондилез позвоночника

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Избыточные нагрузки и дегенеративно-дистрофические процессы в позвоночнике могут приводить к окостенению хрящевой ткани, которая пропитывается солями кальция и превращается в острые клювовидные костные выросты или разрастания, возникающие по периферии тел позвонков. При прогрессировании процесса эти выросты могут сливаться с таковыми же разрастаниями на теле соседних позвонков. Со временем все позвонки срастаются друг с другом, позвоночник теряет гибкость и эластичность. Боль возникает из-за раздражения спинного мозга и его корешков, реактивного воспаления и дистрофии окружающих позвоночник мягких тканей, связок и мышц.
Радикулит
Радикулитом называют интенсивные боли, возникающие из-за нарушения кровообращения и ишемии корешков спинного мозга, ущемленных грыжей или протрузией при остеохондрозе позвоночника. Возможны разнообразные нарушения чувствительности кожи в области ягодиц, промежности, бедра и голени. Запущенный радикулит приводит к атрофии и слабости мышц. Характерным симптомом являются стреляющие боли по ходу седалищного нерва, усиливающиеся при движениях, поднятии тяжестей и в холодную погоду. Данное состояние называют ишиасом или ишиалгией.
Инфекция позвоночника
Позвонки состоят из губчатой костной ткани, богатой костным мозгом. При попадании инфекции с током крови в теле позвонков может возникать воспалительный процесс — остеомиелит. Постепенный распад костной ткани сопровождается некрозом — данная картина характерна и для туберкулеза позвоночника. Боль может возникать как из-за раздражения нервных окончаний, так и из-за патологических компрессионных переломов позвоночника, ослабленного воспалением.
Гинекологические и урологические заболевания
Такие патологии как рак шейки матки, эндометриоз или аднексит (воспаление придатков матки) у женщин, простатит или рак предстательной железы у мужчин часто сопровождаются выраженными болями в пояснично-крестцовом отделе позвоночника. Природа боли объясняется раздражением нервов попавших в область воспаления, или прорастанием нервных стволов опухолью.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет






