Что каждый спортсмен должен знать о гликогене
Содержание:
- Влияние специфических насыщенных жирных кислот на липиды крови
- Практические рекомендации
- Возможные осложнения при гипогликемии
- Роль вещества в организме человека
- Болезнь накопления гликогена типа 0 (GSD 0)
- Определение общего количества углеводов печени
- Инсулин и потребление отдельных макроэлементов
- Так могут ли углеводы превращаться в жир, вместо того чтобы становиться гликогеном?
- Инсулин и глюкоза
- Первая помощь при гипогликемической коме
- Биохимические свойства
- Фосфолипиды
- 7 особенностей
- Болит печень при физической нагрузке
- Белки и инсулин
- Гликогеноз GSD IV (болезнь Андерсена)
Влияние специфических насыщенных жирных кислот на липиды крови
повышать уровень в крови общего и ЛПНП (“плохого”) холестерина и триглицеридов
- Стеариновая кислота (основная жирная кислота в масле ши, какао-масло и темный шоколад, также в изобилии в говяжьем сале, свиное сало и молочный жир) потребление приводит к снижению повышение общего холестерина и холестерина ЛПНП, чем другие насыщенные жирные кислоты; его влияние на уровень холестерина в крови сопоставимо с ненасыщенными жирами, что снижает общий/ЛПВП коэффициент и реже вызывает образование тромбов, чем другие насыщенные жирные кислоты.
- Лауриновая кислота (в кокосовом молоке, мясе и масле, а также в пальмовом масле) повышает общий холестерин, ЛПВП и ЛПНП, но увеличивает ЛПВП больше, чем ЛПНП, поэтому она снижает соотношение общего холестерина/ЛПВП.
- Миристиновая кислота (в масле, кокосовом масле, пальмовом масле) повышает общий холестерин и ЛПНП.
-
Пальмитиновая кислота, самая обильная насыщенная жирная кислота в рационе человека (в мясе, молочных продуктах, пальмовом масле) повышает общий холестерин, ХС ЛПНП и ХС ЛПВП и незначительно повышает соотношение общего холестерина/ХС ЛПВП.
- В одном исследовании, пальмитиновая кислота повышенный уровень холестерина в крови только у людей, которые уже имели повышенный уровень общего холестерина (>225 мг/дл) и кто потребляет свыше 400 мг холестерина в день, но не у лиц с нормальным уровень холестерина в крови, кто потребляет менее 300 мг холестерина в день.
- На веб-сайте Всемирной организации здравоохранения (ВОЗ) д-р Чу-Синг перечисляет различные исследования, в которых потребление пальмового масла, которое является высоким в пальмитиновой кислоте, не повысило общий холестерин и холестерин ЛПНП, но повысило уровень холестерина ЛПВП.
мелких, плотных частиц ЛНП повышающие
- Генетический фактор
- Ожирение и устойчивость к инсулину
- Диета с низким содержанием полезных насыщенных жиров и холестерина ассоциировалась у некоторых людей с небольшими плотными частицами ЛПНП.
снижающие
- Потеря веса
- Диета с высоким содержанием жиров и насыщенных жиров повышает уровень аполипопротеина III в крови, который является фактором риска сердечно-сосудистых заболеваний, но снижает уровень мелких плотных частиц ЛПНП.
Эффект замены насыщенных жиров другими макроэлементами
- Замена некоторых насыщенных жиров в рационе полиненасыщенными или мононенасыщенными жирами снижает уровень общего холестерина и холестерина ЛПНП в крови.
- Замена насыщенных жиров углеводами снижает как ХС ЛПНП (особенно мелкого размера), так и холестерин ЛПВП, повышает уровень триглицеридов и не снижает риск ишемической болезни сердца.
Влияние различных продуктов питания или рациона питания на уровень липидов в крови
- В одном исследовании веганы и ово-лакто вегетарианцы имели более низкие уровни общего холестерина и триглицеридов в крови, чем мясоеды.
- Согласно одному из метаанализов 2011 года, Темный шоколад и какао в количествах, не превышающих рекомендуемой суточной нормы потребления калорий, снижают уровень общего холестерина и холестерина ЛПНП и не влияют на уровень холестерина ЛПВП и триглицеридов.
- В одном из систематических обзоров 2014 года пальмовое масло с высоким содержанием насыщенной пальмитиновой кислоты ассоциировалось с более высоким уровнем общего холестерина и холестерина ЛПНП, чем моно — и полиненасыщенные жиры, но не у молодых людей, а у лиц с относительно низким содержанием жиров в рационе.
Практические рекомендации
Применения принципов тайминга нутриентов во время выполнения программ тренировки с отягощениями позволит максимально увеличить адаптационный ответ на тренировочные стимулы. Упорядоченный во времени приём белков/аминокислот и углеводов будет восполнять гликоген мышц, понижать болезненность мышц и уровень деградации белка, индуцировать положительный общий баланс белка и способствовать росту силы и массы мышц большему, чем при выполнении тренировочной программы самой по себе.
В настоящее время нет единого мнения относительно количества белка/аминокислот и углеводов для обеспечения максимального роста мышц. Основываясь на доступной литературе, 1 г/кг/час углеводов (непосредственно после и спустя 1 час) будут эффективно восстанавливать истощённый гликоген мышц и уменьшать деградацию белков. В отношении белка, 20 — 25 г протеина высокого качества с быстрым усвоением, принимаемые aнепосредственно после упражнений с отягощениями, максимально увеличивают синтез белка, снижают болезненность мышц и увеличивают их массу. Если рассматривать относительные величины, то 0,25 г высококачественного, легко усваиваемого белка на килограмм массы тела, скорее всего, обеспечивают адекватное количество незаменимых аминокислот для получения вышеупомянутых преимуществ. Исследования, поддерживающие этих рекомендации, накоплены за последние 10 — 15 лет благодаря учёным, которые внесли свой вклад в развитие науки о своевременном потреблении питательных веществ. В перспективе необходимо изучить влияние тайминга питательных веществ на выполнение тренированными людьми долговременных (несколько месяцев) программ тренировки с отягощениями.
Возможные осложнения при гипогликемии
Если при наличии симптомов гипогликемии, которые описаны выше, не будет оказана необходимая помощь, развивается вторая стадия гипогликемии. Она характеризуется появлением слуховых, обонятельных и зрительных галлюцинаций, парестезий ー ложных ощущений (ползания мурашек по коже, фантомных болей и др.).
Далее у больного пропадает зрение, развиваются судороги, он теряет сознание и впадает в кому.
Отличить гипогликемическую кому от других можно по таким признакам:
- падение артериального давления, слабый пульс;
- поверхностное дыхание;
- кожа бледная, холодная, влажная и липкая;
- тонус глазных яблок снижен;
- от человека не пахнет ацетоном (как при кетоацидотической коме у диабетиков).
Роль вещества в организме человека
Функции гликогена весьма разнообразны. Помимо запасного компонента, он играет и другие роли.
Печень
Находящийся в печени гликоген помогает поддерживать нормальный уровень сахара в крови, регулируя его с помощью выделения или поглощения излишков в клетках глюкозы. Если запасы становятся слишком большими, а источник энергии продолжает поступать в кровь, он начинает откладываться уже в виде жиров в печени и подкожной жировой клетчатке.
Вещество позволяет осуществлять процесс синтеза сложных углеводов, участвуя в его регулировании и, значит, в обменных процессах организма.
Питание мозга и других органов происходит во многом благодаря гликогену, поэтому его присутствие позволяет осуществлять и мыслительную деятельность, обеспечивая достаточное количество энергии для деятельности головного мозга, потребляющего до 70 процентов глюкозы, образующейся в печени.

Мышцы
Важное значение имеет гликоген и для мышц, где он содержится в немного меньшем количестве. Основная задача его здесь – обеспечение движения
Во время действия происходит потребление энергии, которая образуется за счет расщепления углевода и окисления глюкозы, во время покоя и поступления новых питательных веществ в организм – создание новых молекул.
Причем это касается не только скелетных, но и сердечной мышцы, качество работы которой во многом зависит от наличия гликогена, а у людей с недостатком массы тела развиваются патологии сердечной мышцы.
При недостатке вещества в мышцах начинают расщепляться другие вещества: жиры и белки. Распад последних особенно опасен, поскольку приводит к разрушению самой основы мышц и дистрофии.
В тяжелых ситуациях организм способен выйти из положения и создать себе глюкозу самостоятельно из неуглеводных веществ, этот процесс называется гликонеогенезом.
Однако, его значение для организма значительно меньше, поскольку разрушение происходит по несколько иному принципу, не давая того количества энергии, которое необходимо организму. В то же время используемые для него вещества могли бы быть израсходованы на другие жизненно важные процессы.
Кроме того, это вещество обладает свойством связывать воду, накапливая и ее тоже. Именно поэтому во время интенсивных тренировок спортсмены сильно потеют, это выделяется связанная с углеводом вода.
Образовательное видео:
Болезнь накопления гликогена типа 0 (GSD 0)
Болезнь накопления гликогена типа 0 — это заболевание, характеризующееся дефицитом фермента гликогенсинтазы (GSY). Хотя дефицит гликогенсинтазы не приводит к накоплению лишнего гликогена в печени, его часто классифицируют как болезнь накопления гликогена, поскольку это еще один дефект накопления гликогена, который может вызывать аналогичные проблемы. Существует две изоформы (типа) фермента гликогенсинтазы; GSY1 в мышцах и GSY2 в печени, каждый с соответствующей формой заболевания. Мутации в изоформе печени (GSY2) вызывают гипогликемию натощак, повышенное содержание кетонов в крови, повышенное содержание свободных жирных кислот и низкие уровни аланина и лактата. Напротив, кормление у этих пациентов приводит к гипергликемии и гиперлактатемии.
Признаки и симптомы
Наиболее частый клинический анамнез у пациентов с болезнью накопления гликогена типа 0 (GSD-0) — это история младенца или ребенка с симптоматической гипогликемией или припадками, которые возникают до завтрака или после непреднамеренного голодания. У пораженных младенцев это событие обычно начинается после того, как они перерастают ночное питание. У детей это может произойти во время острого заболевания желудочно-кишечного тракта или в периоды недостаточного энтерального поступления.nnЛегкие эпизоды гипогликемии могут быть клинически нераспознанными или вызывать такие симптомы, как сонливость, потливость, недостаток внимания или бледность. Несогласованные движения глаз, дезориентация, судороги и кома могут сопровождать тяжелые эпизоды. Болезнь накопления гликлгена типа 0 поражает только печень. Задержка роста может быть очевидна при процентилях роста и веса ниже среднего. Результаты обследования брюшной полости могут быть нормальными или выявить только легкую гепатомегалию. Могут присутствовать признаки острой гипогликемии.
Причины Болезнь накопления гликогена типа 0 вызывается генетическими дефектами в гене, который кодирует гликоген синтетазу печени (GYS2), который расположен на полосе хромосомы 12p12.2.Гликогенсинтетаза катализирует лимитирующую скорость реакции синтеза гликогена в печени путем переноса единиц глюкозы с уридин-5′-дифосфат (UDP) -глюкозы на праймер гликогена. Его действие строго регулируется механизмом фосфорилирования и дефосфорилирования и модулируется контррегулирующими гормонами, включая инсулин, адреналин и глюкагон.Мутации в гене гликоген синтетазы печени (GYS2, 138571) приводят к снижению или отсутствию активности гликоген синтетазы печени и умеренному снижению количества структурно нормального гликогена в печени. Мутационные исследования пациентов с болезнью накопления гликогена типа 0 не демонстрируют корреляции между генотипом и фенотипом. Другой ген (GYS1, 138570) кодирует мышечную гликоген синтетазу, которая имеет нормальную активность у пациентов с болезнью накопления гликогена типа 0A.
Патофизиология На ранних стадиях голодания печень является постоянным источником глюкозы в результате распада гликогена (или гликогенолиза). При длительном голодании глюкоза вырабатывается в печени из неуглеводных предшественников в результате глюконеогенеза. Такие предшественники включают аланин (полученный при расщеплении белков в скелетных мышцах) и глицерин (полученный при расщеплении триацилглицеринов в жировых клетках). У пациентов с болезнью накопления гликогена типа 0 гипогликемия натощак возникает в течение нескольких часов после еды из-за ограниченных запасов гликогена в печени и недостаточного глюконеогенеза для поддержания нормогликемии. Кормление обычно приводит к постпрандиальной гипергликемии и глюкозурии, помимо повышенного уровня лактата в крови, потому что синтез гликогена ограничен, а избыток глюкозы предпочтительно превращается в лактат посредством гликолитического пути.
ДиагностикаВажные клинические критерии, которые следует учитывать при оценке ребенка с гипогликемией и подозрением на болезнь накопления гликогена типа 0 (GSD-0), включают (1) наличие или отсутствие гепатомегалии; (2) характерный график гипогликемии, включая непредсказуемые, постпрандиальные, кратковременные, длительные или провоцирующие факторы; (3) наличие или отсутствие лактоацидоза; (4) любой ассоциированный гиперкетоз или гипокетоз; и (5) любая ассоциированная печеночная недостаточность или цирроз. Дифференциальный диагноз также включает кетотическую гипогликемию. Пациенты с кетотической гипогликемией имеют нормальный ответ на глюкагон после еды. Пациенты с болезнью накопления гликогена типа 0 имеют нормальную или повышенную реакцию на глюкагон в состоянии сытости, с гипергликемией и молочной ацидемией.
Определение общего количества углеводов печени
Для определения общего количества углеводов печени трупа мы рекомендуем проводить кислотный гидролиз печеночной ткани, так как, помимо глюкозы и гликогена, в ней могут содержаться продукты неполного распада последнего.
В пробирку с меткой на 25 мл вносят 15 мл nHCl и взвешивают. Добавляют около 1 г тканевой кашицы и взвешивание повторяют для определения количества ткани, взятой на анализ. Перемешивают содержимое, пробирку прикрывают грушевидной стеклянной пробкой и производят гидролиз полисахаридов при нагревании на кипящей водяной бане в течение 2 часов. Пробирку охлаждают, содержимое доводят водой до метки, перемешивают и фильтруют через сухой фильтр в сухую посуду. В пробирку на 25 мл вносят 1 мл фильтрата (раствор I), прибавляют одну каплю 0,1% водного раствора фенолрота и нейтрализуют nNaOH до получения лимонно-желтой окраски, а затем п/10 NaOH до ярко-малиновой окраски, которая снимается одной каплей п/10 НС1. Доводят водой до метки (раствор II), перемешивают, 2,5 мл раствора (в двух параллельных) вносят в стаканчики для определения сахара, прибавляют 2 мл п/200 феррицианида калия и далее определение ведут по Хагедорну и Иенсену. Если 2 мл феррицианида оказывается недостаточно, анализ повторяют с меньшим количеством раствора II.
Параллельно проводят «слепое» определение с реактивами, вносят в пробирку с меткой на 25 мл 0,5 nНС1, нейтрализуя и далее ведя анализ, как в опытной пробе. Полученную величину, выраженную в миллиграммах глюкозы, вычитают из величины, полученной в опыте. Содержание углеводов печени вычисляют в процентах глюкозы на влажный вес ткани.
Ввиду того что предлагаемый метод основан на неспецифической реакции на глюкозу и выявляет общее количество восстанавливающих веществ в гидролизате печени, мы в 25 случаях определили количество несбраживаемых примесей. При этом 10 мл раствора I нейтрализовали по фенолроту сначала 5 п NaOH, затем п/10 NaOH, доводили до 25 мл и далее брали по 2,5 мл на сбраживание пекарскими дрожжами.
Результаты исследования печени, взятой у трупов на 1—4-е сутки после смерти, показали, что количество несбраживаемых восстанавливающих веществ кислого гидролизата печени, вычисленное в процентах глюкозы на влажный вес ткани, колебалось от 0,3 до 0,67%,, т. е. являлось довольно постоянной величиной, составляя в среднем из 25 наблюдений 0(5%. Полагаем, что нет необходимости каждый раз определять несбраживаемые примеси, когда исследуют общее количество углеводов печени трупа. Целесообразнее из полученной величины содержания углеводов вычитать поправку на несбраживаемые примеси — 0,5 г глюкозы на 100 г ткани.
Для проверки точности метода мы провели анализы печеночной ткани собак, находившихся под неглубоким нембуталовым наркозом, условно приняв это за норму. В таких случаях суммарное количество раздельно определенных сахара и гликогена должно быть близким к общему количеству углеводов, определенных методом кислотного гидролиза, так как в норме декстринов в печени не содержится, и поэтому кислотный гидролиз не должен приводить к распаду глюкопротеидов. Действительно, как видно из табл. 2, данные общего содержания углеводов печени у одной и той же собаки в состоянии условной нормы оказались очень близкими при определении разными методами.
Таблица 2
Инсулин и потребление отдельных макроэлементов
Изучая инсулиновую гипотезу, стоит обратить внимание на то, как человеческий организм реагирует на потребление пищи, богатой белками, жирами и углеводами, а точнее, как реагирует постпрандиальный инсулин на поступление определенных макроэлементов с пищей.
 Инсулин и макроэлементы
Инсулин и макроэлементы
По мнению подавляющего большинства сторонников низкоуглеводной диеты, инсулин вырабатывается в большем количестве островковыми клетками поджелудочной железы в ответ на потребление пищи, богатой сахаридами, и в гораздо меньшем количестве в ответ на потребление белковых продуктов. Также его секреция незначительна после употребления жирной пищи.
Делая обзор доступной в настоящее время профессиональной литературы, следует отметить, что со значительным увеличением сывороточного инсулина связан не только большой запас углеводов. Также в некоторых случаях может привести к более высокому выбросу инсулина по сравнению с сахаридами белок, что наблюдалось в многочисленных научных исследованиях, проведенных до настоящего времени.
Существуют убедительные данные, свидетельствующие о том, что белки усиливают секрецию инсулина, что, по-видимому, в наибольшей степени связано с инсулинотропным действием аминокислот. Таким образом, стимулируется высвобождение этого анаболического гормона.
По этой причине для людей, выбирающих силовые тренировки, главной целью которых является формирование тела и увеличение мышечной массы, запас углеводов сразу после выполнения упражнения гораздо менее важен, чем обеспечение организма полноценным белком.
Как следует из информации, представленной учеными к настоящему времени, многие очень важные аспекты в инсулиновой теории ожирения, несомненно, были пропущены, что не означает, что потребление углеводов и концентрация инсулина в сыворотке не имеют значения для регуляции содержания жира в организме. Дело скорее в том, что их роль сложнее, чем та, которую широко пропагандируют сторонники этой гипотезы.
Источники
- Фейнман Р.Д., Погозельский В.К., Аструп А. и др. Ограничение потребления углеводов как первый подход к лечению диабета: критический обзор и доказательная база. Питание. 2015; 31 (1): 1-13. doi: 10.1016 / j.nut.2014.06.011.
- Холл К.Д.: Обзор углеводно-инсулиновой модели ожирения. Евро. J. Clin. Nutr. 2017; 71 (3): 323–326. doi: 10.1038 / ejcn.2016.260.
- Холл К.Д., Бемис Т., Бричта Р. и др.: Ограничение жиров в рационе приводит к большей потере жира, чем ограничение углеводов у людей с ожирением. Cell Metab. 2015; 22 (3): 427–436. doi: 10.1016 / j.cmet.2015.07.021.
- Холл К.Д., Чен К.Ю., Го Дж. И др.: Расход энергии и изменения состава тела после кетогенной диеты у мужчин с избыточным весом и ожирением. Am. J. Clin. Nutr. 2016 104 (2): 324–333. Doi: 10,3945 / Ajcn 116,133561.
- Пал С., Эллис В.: Острое влияние четырехразового приема пищи на инсулин, глюкозу, аппетит и потребление энергии у худых мужчин. Br. J. Nutr. 2010; 104 (8): 1241-1248. doi: 10.1017 / S0007114510001911.
- Холт С.Х., Миллер Дж. К., Петоч П.: Индекс инсулина пищевых продуктов: потребность в инсулине, генерируемая порциями обычных продуктов питания 1000 кДж. Am. J. Clin. Nutr. 1997; 66 (5): 1264-1276. doi: 10.1093 / ajcn / 66.5.1264.
- Гринхафф П.Л., Карагунис Л.Г., Пирс Н. и др.: Влияние аминокислот и инсулина на передачу сигналов, убиквитин-лигазы и обмен белков в мышцах человека. Am. J. Physiol. Эндокринол. Metab. 2008; 295 (3): E595-604. doi: 10.1152 / ajpendo.90411.2008.
- Cianflone K., Vu H., Walsh M. и др.: Метаболическая реакция белка, стимулирующего ацилирование на пероральную жировую нагрузку. Дж. Липид. Местожительство 1989; 30 (11): 1727-1733.
Так могут ли углеводы превращаться в жир, вместо того чтобы становиться гликогеном?
Исследования, проведенные швейцарским Лозаннским университетом, показывают, что все-таки могут, но при определенных условиях и в очень небольших количествах.
Согласно полученным данным, для запуска этого процесса необходимо соблюсти два условия:
- жира в рационе не должно быть более 10%
- доля углеводов должна быть весьма значительной — цифра, которая бы с избытком перекрывала ежедневные энергетические нужды человека.
Также в исследованиях упоминается, что энергетическая эффективность этого процесса очень низкая: чтобы превратить углеводы в жир, организму нужно потратить большое количество калорий. Иными словами, много жира из углеводов не получится!
Инсулин и глюкоза
Попав в клетку, глюкоза быстро превращается в глюкозо-6-фосфат, поэтому ее внутриклеточная концентрация остается крайне низкой. Уровень глюкозы в артериальной крови в норме поддерживается в пределах 4-8 ммоль/л (72-144 мг/100 мл), так что по обе стороны клеточной мембраны всегда существует градиент ее концентраций. Несмотря на это, однако, простая диффузия обеспечивает поступление в большинство клеток лишь небольшого количества глюкозы, которого явно недостаточно для удовлетворения их метаболических потребностей (даже при возрастании концентрационного градиента, как это имеет место при высокой гипергликемии). В присутствии же инсулина проникновение декстрозы в клетки резко усиливается. Это действие инсулина проявляется лишь при наличии концентрационного градиента глюкозы, конкурентно ингибируется другими моносахаридами (например, галактозой) и следует кинетике насыщаемого процесса. Таким образом, гормон стимулирует процесс облегченной диффузии декстрозы, который осуществляется при участии чувствительных к гормону белковых транспортеров глюкозы (GLUT), расположенных на клеточной мембране. Эти транспортеры способны переносить глюкозу через клеточную мембрану в обоих направлениях, но ее поток зависит от концентрационного градиента, который направлен из внеклеточного пространства во внутриклеточное. В разных клетках найдены многочисленные GLUT, но инсулинозависимым является только один из этих белков — GLUT4, и именно он присутствует в мембранах клеток скелетных и сердечных мышц, а также жировой ткани.
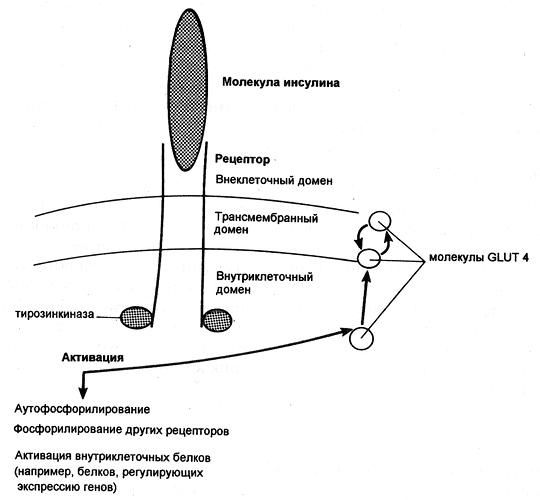
Димерный рецептор инсулина и последствия инсулиновой активации тирозинкиназы (GLUT — транспортер глюкозы)
Некоторые ткани полностью удовлетворяют свои потребности в глюкозе за счет инсулиннезависимых механизмов. Например, в клетки печени и центральной нервной системы декстроза попадает с помощью инсулиннезависимых GLUT, и поглощение этими тканями зависит только от ее уровня в крови. Кроме того, мембрану эритроцитов, клеток почек и кишечника глюкоза пересекает вместе с ионами натрия, которые поступают в клетки путем пассивной диффузии по градиенту концентрации.
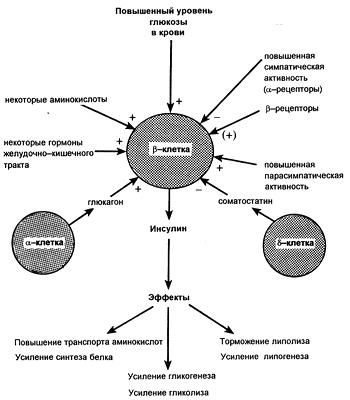
Регуляция продукции инсулина
Инсулин влияет и на внутриклеточные процессы обмена веществ. В печеночных и других клетках он стимулирует синтез гликогена, повышая активность гликогенсинтазы, что ускоряет включение гликозильных остатков в гликоген. Гормон поджелудочной железы повышает также активность печеночной глюкокиназы; этот фермент катализирует фосфорилирование глюкозы (с образованием глюкозо-6-фосфата). Одновременно гормон ингибирует печеночную фосфатазу, которая дефосфорилирует глюкозо-6-фосфат, с образованием свободной глюкозы. Такие изменения активности печеночных ферментов обусловливают снижение продукции декстрозы и наряду со стимуляцией поглощения ее периферическими клетками определяют гипогликемию, возникающее под влиянием инсулина. Возрастающая под действием последнего утилизация глюкозы в тканях обеспечивает сохранение запасов других внутриклеточных энергетических субстратов, таких как жиры и белки.
Первая помощь при гипогликемической коме
Если у человека наблюдаются признаки гипогликемии слабой степени (без нарушения сознания, судорог и галлюцинаций), достаточно восполнить дефицит глюкозы простыми углеводами:
- леденец;
- столовая ложка меда или сахара;
- чай с сахаром или сладкий сок;
- кусочек молочного шоколада;
- глюкоза в таблетках (диабетики со склонностью к гипогликемии, как правило, носят их с собой).
Даем пострадавшему что-то из предложенного и ждем. Если через 15-20 минут улучшения нет, вызываем скорую помощь.
Если человек уже без сознания, дать ему съесть или выпить сладкого не получится, вызывайте скорую помощь.
Биохимические свойства
Полисахарид с формулой (C6H10O5)n химики называют гликогеном. Другое название этого вещества – животный крахмал. И хоть гликоген хранится в животных клетках, но это название является не совсем правильным. Открыл вещество французский физиолог Бернар. Почти 160 лет тому назад ученый впервые нашел в клетках печени «запасные» углеводы.
«Запасной» углевод хранится в цитоплазме клеток. Но если организм ощущает внезапный недостаток глюкозы, гликоген высвобождается и попадает в кровь. Но, что интересно, трансформироваться в глюкозу, которая способна насытить «голодный» организм, способен только полисахарид, накопленный в клетках печени (гепатоцитах). Запасы гликогена в ней могут достигать 5 % от ее массы, и во взрослом организме составлять около 100-120 г. Своей максимальной концентрации гликоген в гепатоцитах достигает примерно через полтора часа после трапезы, насыщенной углеводами (кондитерские изделия, мучное, крахмалистая пища).
В составе мышц полисахарид занимает не больше 1-2 % от массы ткани. Но, учитывая общую массу мускул, становится понятно, что гликогеновые «залежи» в мышцах превышают запасы вещества в печени. Также небольшие запасы углевода есть в почках, глиальных клетках мозга и в лейкоцитах (белых кровяных клетках). Таким образом, общие запасы гликогена во взрослом организме могут составить почти полкилограмма.
Интересно, что «запасной» полисахарид найден в клетках некоторых растений, в грибах (дрожжевых) и бактериях.
Фосфолипиды
Состоят из двух групп соединений. Это глицерофосфолипиды (спирт-глицерин) и сфингомиелины (спиртовой сфингозин). Фосфолипиды имеют повышенную гидрофильную часть по сравнению с триглицеридами, состоящую из фосфатной группы и определенного аминоспирта, такого как холин. Из-за этой повышенной гидрофильной части фосфолипиды характеризуются полярностью и поэтому также называются полярными липидами.
Фосфолипиды являются основными липидами мембран. Их очень много в нервных клетках. Фосфолипиды образуют миелиновую оболочку нервных волокон и активно участвуют в энергетическом обмене.
 Фосфолипиды
Фосфолипиды
7 особенностей
1. При больших дозировках, которые превышают рекомендуемые 1500 мг в день в разы, наблюдается увеличение газообразования и «размягчение стула». У некоторых людей этот эффект бывает и при обычном приеме.
2. В составе биодобавок есть балластные загрязняющие вещества, от которых невозможно полностью избавиться с помощью современных технологий. Считается, что они могут вызывать аллергическую реакцию.
3. В составе сульфата глюкозамина, стабилизированного солью (хлоридом натрия), достаточно много пищевой соли. Поэтому при его приеме ее количество в пище необходимо намеренно сократить, например, перестать подсаливать еду во время приготовления. Иначе есть риск развития почечных патологий и проблем с артериальным давлением.
При патологиях почек сульфат глюкозамина с хлоридом натрия может быть опасен
4. Хондропротекторы нельзя принимать во время беременности и лактации, а также детям до 15 лет. Среди этих категорий пациентов исследования относительно воздействия глюкозамина и хондроитина на организм не проводились.
5. Хондроитин способен разжижать кровь. Поэтому люди, принимающие разжижающие препараты, должны быть особенно осторожны, чтобы избежать кровотечений.
Источник хондроитина – хрящи и трахеи рыб и крупного рогатого скота
6. Есть мнение, что доза глюкозамина, превышающая допустимую в 6-7 раз, может спровоцировать сахарный диабет, поскольку вещество является моносахаридом. Это мнение подкреплено исследованиями, которые проводились пока только на животных
Тем не менее, людям с сахарным диабетом или склонностью к нему, стоит проявлять предельную осторожность
7. Хондроитин и глюкозамин – вовсе не панацея: для них характерна индивидуальная усваиваемость. Организм одного пациента усваивает моносахариды отлично, а у другого терапевтический эффект от лечения хондропротекторами напрочь отсутствует.
Эффективность хондроитина и глюкозамина не так однозначна, как утверждают многие ортопеды. Вот один из альтернативных взглядов на хондропротекторы с указанием их побочных эффектов:
Несмотря на определенные побочные эффекты, хондропротекторы все равно во много сотен раз безопаснее, чем длительный прием нестероидных противовоспалительных средств, которые часто назначают при лечении артроза.
Современной медицине известны еще более безопасные терапевтические методы, например внутрисуставные инъекции синтетического заменителя синовиальной жидкости «Нолтрекс»
Препарат не содержит животного белка, поэтому не вызывает аллергии, кроме того, с осторожностью разрешен для приема людям с сахарным диабетом
Какой бы вариант борьбы с остеоартрозом ни был выбран, лечение должно быть комплексным. Чтобы помочь организму восстановить вязкость и количество синовиальной жидкости, необходимо потреблять достаточно воды, придерживаться принципов здорового питания и жить активной жизнью.
Болит печень при физической нагрузке
Резкая боль в правом боку при тренировках (или после них) имеет специальное название — «runner’s stitch», что в переводе с английского означает «резкая боль бегуна». Обусловлена такая боль тем, что активные физические нагрузки напрямую влияют на работу печени. Кстати, в самой печени отсутствуют нервные окончания, поэтому болеть она не может — неприятные ощущения человек испытывает только при увеличении органа в размерах. Так почему же болит правый бок при тренировках?
- Во время занятий спортом усиливается кровообращение.
- Печень буквально «разбухает» от крови, так как не успевает пропустить ее сквозь себя.
Аналогичный результат можно получить, если слишком плотно поесть перед тренировкой или пренебречь разминкой. В случае, когда боль уже возникла — ничего страшного в ней нет, а для облегчения симптомов нужно:
- Изменить дыхание — замедлить его темп, делая глубокие вдохи/выдохи.
- Поднять вверх правую руку и аккуратно потянуть ее как можно выше.
Еще один вариант — «схватиться» за правый бок (многие делают это инстинктивно, даже не подозревая, что этот метод также весьма эффективен). Нужно просто подержать руку на месте, которое болит, около 20-и секунд.
Болит печень при физических нагрузках
Если после вышеописанных действий облегчение не наступило, лучше прекратить тренировку и посетить доктора (вначале терапевта), чтобы исключить какие-либо заболевания печени и других органов брюшной полости.
Белки и инсулин
Инсулин стимулирует не только активный транспорт аминокислот в периферические клетки, но и непосредственно синтез белка. Поскольку эти два эффекта могут не зависеть друг от друга, гормон влияет, очевидно, не только на клеточную мембрану, но и на внутриклеточные процессы. Стимуляции синтеза белка предшествует возрастание активности мРНК. Поскольку гормон с трудом проходит сквозь мембраны клеток, в механизме его ядерного эффекта должен принимать участие второй посредник. Синтез белка под действием инсулина усиливается и вследствие возрастания количества поступающих в клетку аминокислот. С другой стороны, возрастание утилизации глюкозы замедляет распад белка. Ускорение синтеза и замедление распада белка под влиянием гормона приводят к увеличению белковых запасов в интрацеллюлярном секторе.
Все эти эффекты определяют важнейшую роль инсулина в регуляции процессов роста и развития.
Гликогеноз GSD IV (болезнь Андерсена)
(НЕДОСТАТОЧНОСТЬ ВЕТВЯЩЕГО ФЕРМЕНТА ГЛИКОГЕНА, НЕДОСТАТОЧНОСТЬ АМИЛО-1,4:1,6-ГЛЮКАНТРАНСФЕРАЗЫ, БОЛЕЗНЬ АНДЕРСЕНА, АМИЛОПЕКТИНОЗ, БОЛЕЗНЬ С ПОЛИГЛЮКОЗАНОВЫМИ ТЕЛЬЦАМИ)
GSD 4 вызывается мутациями в гене GBE1 и наследуется по аутосомно-рецессивному типу. Лечение обычно фокусируется на конкретных симптомах, которые присутствуют у каждого человека
Снижение активности приводит к накоплению амилопектиноподобного полисахарида (полиглюкозана) в тканях, особенно в печени и мышцах. Заболевание накопления гликогена (GSD) является результатом дефекта фермента. Эти ферменты обычно катализируют реакции, которые в конечном итоге превращают гликогеновые соединения в глюкозу. Дефицит фермента приводит к накоплению гликогена в тканях. Во многих случаях дефект имеет системные последствия, но в некоторых случаях дефект ограничен конкретными тканями. Большинство пациентов испытывают мышечные симптомы, такие как слабость и судороги, хотя некоторые GSD проявляются в виде специфических синдромов, таких как гипогликемические судороги или кардиомегалия. Клинически, гепатоспленомегалия, цирроз печени и печеночная недостаточность являются основными проблемами.







