Как узнать свой объем легких с помощью подручных предметов
Содержание:
- Метод измерения ЖЁЛ
- Тромбоз сосудов и артерий
- Текст подготовил
- Величина объёма лёгких у разных людей
- Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
- Фиброз легких
- Спирометрический мониторинг при заболеваниях дыхательных путей
- Строение легких человека
- Как прочитать снимок здорового органа
- Строение органов дыхания
- ЖЁЛ, или жизненная ёмкость лёгких
- Поверхностное натяжение. Сурфактант[править | править код]
- Чем отличаются снимок некурящего и курящего пациента
- Как проводится спирометрия?
Метод измерения ЖЁЛ
Внешнюю дыхательную функцию исследуют с помощью специального теста – спирометрии (спирографии). Метод фиксирует не только ёмкость, но и скорость циркуляции воздушного потока.
Для диагностики используют цифровые спирометры, которые пришли на смену механическим. Аппарат состоит из двух устройств. Датчик для фиксации воздушного потока и электронный прибор, преобразующий показатели измерения в цифровую формулу.

Спирометрию назначают пациентам с нарушениями дыхательной функции, бронхо-лёгочными заболеваниями хронической формы. Оценивают спокойное и форсированное дыхание, проводят функциональные пробы с бронхолитиками.
Цифровые данные ЖЁЛ при спирографии различают по возрасту, полу, антропометрическим данным, отсутствию или наличию хронических заболеваний.
Формулы расчёта индивидуальной ЖЁЛ, где Р – рост, В – вес:
- для мужчин – 5,2×Р – 0,029×В – 3,2;
- для женщин – 4,9×Р – 0,019×В – 3,76;
- для мальчиков от 4 до 17 лет при росте до 165 см – 4,53×Р – 3,9; при росте свыше 165 см – 10×Р – 12,85;
- для девочек от 4 до 17 лет рои ростёт от 100 до 175 см – 3,75×Р – 3,15.
Диагностику не назначают, если физически невозможно провести пробу:
- нервно-мышечная болезнь с быстрой утомляемостью поперечнополосатых мышц лица (миастения);
- послеоперационный период в челюстно-лицевой хирургии;
- парезы, параличи дыхательной мускулатуры;
- тяжёлая лёгочная и сердечная недостаточность.
Тромбоз сосудов и артерий
Высокая температура, концентрация цитокинов, вирусное повреждение отдельных участков сосудистого русла, приводит к сгущению крови, расширению и ослаблению сосудистых стенок. Клетки эндотелия, выстилающего внутренний слой сосудистых стенок, являются мишенью для вируса. В результате они истончаются и теряют эластичность. Кровоток затрудняется и нарушается.
В такой ситуации сердце должно работать интенсивнее, чтобы протолкнуть ток крови по сосудам. Возрастает риск сердечно-сосудистых патологий, в частности тромбоэмболии легочной артерии и внутрисердечного тромбоза. Поэтому в процессе лечения при отсутствии противопоказаний (риски кровотечений) пациентам назначают препараты-антикоагулянты и гепарины. Тромбоз при коронавирусе или его более отдаленные последствия могут привести к инфаркту или инсульту.
По данным Минздрава РФ, треть пациентов, переболевших тяжелой формой COVID-19, подвержены тромбозу. Такой риск существует у 70% процентов, попадающих в реанимацию.
В группе повышенного риска находятся пациенты, у которых на момент болезни уже были сердечно-сосудистые заболевания — диагностированные врачом или такие, о которых пациент может не догадываться (холестериновые бляшки, аневризмы). На проблемы с сердечно-сосудистой системой указывают перепады давления (гипертония, гипотония), эпизоды аритмии и тахикардии, головокружения.
Поэтому на протяжении всего лечения и в процессе восстановления пациенту важно измерять давление и пульс. Для визуальной оценки легочной артерии и сосудов, расположенных в области грудной клетки после перенесенного ковида лучше всего подходит компьютерная томография легких с контрастом
Лучевая нагрузка и стоимость процедуры будут выше, а результаты более информативными, поэтому назначение / прохождение такого исследования должно быть целесообразным. Иногда в качестве альтернативного метода обследования системы кровообращения пациенту назначается МРТ сосудов, лучевая нагрузка при этом отсутствует
Для визуальной оценки легочной артерии и сосудов, расположенных в области грудной клетки после перенесенного ковида лучше всего подходит компьютерная томография легких с контрастом. Лучевая нагрузка и стоимость процедуры будут выше, а результаты более информативными, поэтому назначение / прохождение такого исследования должно быть целесообразным. Иногда в качестве альтернативного метода обследования системы кровообращения пациенту назначается МРТ сосудов, лучевая нагрузка при этом отсутствует.
Клинический анализ крови тоже поможет дать ответы на вопрос о состоянии сердечно-сосудистой системы и рисках тромбоза. Существуют и другие функциональные методы обследования сердечно-сосудистой системы, о которых мы расскажем в следующем разделе.
Проверять сосуды следует в случае, если пациент перенес средне тяжелую (КТ-3) или тяжелую пневмонию (КТ-4), при этом:
- В анамнезе есть патологии сосудов, сердца или другие заболевания, которые оказывают влияние на ССС (аритмия, гипертония, атеросклероз, железистая анемия, варикоз);
- Имеется избыточный вес;
- Имеется сахарный диабет;
- У заболевшего был отмечен цитокиновый шторм;
- Пациент мужчина (отсутствует достаточное количество кардиопротектора-эстрогена);
- Возраст пациента старше 50 лет;
- Пациент вел малоподвижный образ жизни, употреблял алкоголь;
- Стаж курения около 10 лет и более.
О риске тромбообразования говорит показатель D-димер, который в норме должен быть 1-2 нанограмма на миллилитр крови, максимум 500. У больных коронавирусом этот показатель = 1000-7000.
Сегодня в российских медицинских учреждениях также применяются методы тромбоэластографии и тромбоэластометрии, делают тесты на активированное частичное тромбопластиновое время и протомбиновое время, регистрируют тромбодинамику (по стандартным протоколам или под контролем гомеостаза).
План обследования зависит от случая пациента, возможностей медицинского учреждения и т.д.
После коронавируса у некоторых пациентов развивается или усугубляется варикозное расширение вен. Патология лечится у флеболога. Сначала проводится дуплексное или триплексное сканирование вен (УЗИ), после чего пациенту рекомендуется либо компрессионный трикотаж и медикаменты, либо хирургическое лечение с применением коагулирующих аппаратов и флебэктомии.

Текст подготовил

Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Campbell B., De Silva D., Macleod M., Coutts S., Schwamm L., Davis S., Donnan G. Ischaemic stroke, 2019.
- Bouchez L., Sztajzel R., Vargas M. CT imaging selection in acute stroke, 2016.
- Kamalian S., Lev M., Stroke Imaging, 2019.
- Котов М.А. Возможности компьютерной томографии в прогнозировании летального исхода инсульта / Дневник казанской медицинской школы. — 2017. — №. 2. — С. 76-80.
- Котов М.А. Показатели и значение интракраниального анатомического резерва, у пациентов с острым нарушением мозгового кровообращения / Журнал научных статей Здоровье и образование в XXI веке.Т. 18, № 2., 2016. — С. 229-233.
- Котов М.А. Лучевые предикторы исходов ишемического инсульта / Дневник казанской медицинской школы. — 2018. — №. 2. – С. 86-89.
- Котов М.А. Предикторы раннего летального исхода острого нарушения мозгового кровообращения, выявляемые при компьютерной томографии / Материалы VIII Научно-практической конференции Поленовские чтения, Российский нейрохирургический журнал им. проф. А.Л. Поленова, специальный выпуск. — 2018, — Т.Х, С. 129.
- Котов М.А. Возможности компьютерной томографии в оценке риска развития острого нарушения мозгового кровообращения / Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2017. Т. 9. № 4. — С. 35-38.
- Kotov M.A. Brain dislocation morphometry at neurology and neurosurgery from the standpoint of evidence-based medicine / Global Science and Innovation // Materials of the V international scientific conference. — Chicago, 2015. — Р. 207-212.
Величина объёма лёгких у разных людей
Самые большие и самые маленькие лёгочные ёмкости имеют люди со следующими природными или приобретёнными данными (наибольшие — в левой колонке, наименьшие — в правой):
Объём лёгких человека: таблица
| мужской пол | женский пол |
| высокий рост | низкий рост |
| астенический тип | гиперстенический тип |
| отсутствие склонности к употреблению никотина | имеющаяся склонность к употреблению никотина |
| постоянное пребывание на местности, расположенной на достаточной высоте над уровнем моря | постоянное пребывание на местности, расположенной ниже уровня моря |
Чем больше высота, тем меньше атмосферное давление и, тем самым, затруднительнее проникновение кислорода в кровь человека. Следовательно, на большом расстоянии от уровня моря лёгкие могут проводить куда меньше кислорода, чем на маленьком. Тем самым, ткани, адаптируясь к новым условиям, повышают свою кислородопроводимость.
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.

Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.

Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.

Фиброз легких
В отличие от других ранее известных инфекций, вирус COVID-19 способен повреждать функционально активные единицы легких — альвеолы. Альвеолы представляют собой маленькие воздушные пузырьки, в которых происходит насыщение кислородом крови, транспортируемой к другим органам и тканям. В результате повреждения вирусом межальвеолярные перегородки либо воспаляются, либо истончаются, а организм больного запускает ответную защитную реакцию, которая и приводит к обратимому или необратимому фиброзу (рубцеванию) легкого.
При фиброзе из-за разрастания соединительной ткани в легочных альвеолах начинается спаечный процесс. С точки зрения физиологии этот механизм оправдан, поскольку организм пытается таким образом отгородить зараженные и воспаленные участки легких от здоровых.
Небольшие и единичные локусы фиброза, которые не удалось вылечить после болезни методами консервативной терапии, как правило не оказывают существенного влияния на качество жизни пациента. Однако при обширном диффузном фиброзе, который может быть следствием обширного поражения легких, таких спаек много, и они могут существенно сокращать функциональный объем легких. В результате после коронавируса пациента беспокоит одышка, кашель, становится трудно заниматься спортом, а иногда и ходить.
Ошибочно полагать, что легочный фиброз формируется сразу и непременно остается на всю жизнь. Спаечный процесс манифестируется в течение 2-3 месяцев. В этой связи целесообразно сделать контрольную КТ легких через месяц (лучше не позднее) с момента начала заболевания на предмет фиброзных изменений, после чего под контролем врача-пульмонолога проходить специальную противофиброзную терапию.
Чтобы предотвратить развитие стойкого пневмофиброза, пациентам назначаются:
- Специальные препараты (лонгидаза, кортикостероиды, бронхолитики, цитостатики);
- Урсодезоксихолевая кислота (в составе лекарственных препаратов);
- Витамины D, B6, E (при отсутствии аллергии или индивидуальной непереносимости);
- Дыхательная гимнастика;
- ЛФК;
- Физиопроцедуры.
Лечение подбирается индивидуально, исходя из выраженности фиброза и индивидуальных особенностей организма пациента.

Спирометрический мониторинг при заболеваниях дыхательных путей
Многодневные и многократные измерения спирометрических показателей (например, утренние и вечерние значения у детей с астмой), структура результатов может иметь большое значение для выявления конкретных аспектов заболевания ребенка.
Типичными паттернами являются: паттерн «утренней медведицы» у некоторых астматиков из-за падения в ранние утренние часы и снижения PEFR (пиковый поток выдоха) в течение недели с улучшением в выходные и праздничные дни, что происходит при профессиональной астме. Изолированное снижение PEFR в связи со специфическими аллергенами или триггерными факторами может помочь определить и количественно оценить их. Тенденция к снижению PEFR и увеличение его вариабельности могут выявить ухудшение астмы и могут быть использованы врачом или пациентом для изменения терапии. Мониторинг пикового потока выдоха особенно полезен для детей — астматиков, которые не могут еще оценивать тяжесть своего состояния, для последующей оценки реакции на лечение.
Строение легких человека
Описываемый парный орган имеет сложную структуру, позволяющую выполнять несколько функций. Чтобы разобраться, как устроены легкие человека, чем обеспечивается их сокращение и газообмен, необходимо изучить внешнюю и внутреннюю части этих физиологических образований. Интересной особенностью органа является его пористость, благодаря которой он занимает небольшой объем в теле при внушительной площади поверхности, сравнимой с размерами теннисного корта.
Строение легких – доли и сегменты
Представленное формирование парное, но не симметричное. Легкие человека делятся на доли, отделенные друг от друга щелями. В левой части органа их две – верхняя и нижняя. Правое легкое содержит дополнительную, среднюю (медиальную) долю. Каждая из них состоит из более мелких структурных единиц, сегментов. Такие участки отделяются от соседних аналогичных областей соединительнотканными прослойками.

Количество сегментов тоже отличается для левого и правого легкого (8 и 10 штук). В центре каждого из них есть собственный бронх и артерия, обеспечивающие вентиляцию и кровоснабжение структуры. Сегменты «сложены» из лобул (долек) – небольших пирамидовидных формирований. Они содержат бронхиальные ветви, из которых образуются до 2-х десятков бронхиол. Диаметр этих воздухоносных «трубок» не превышает 1 мм. Конец каждой из них представляет собой структурную единицу, которая формирует легкие человека, ацинус.

Респираторные бронхиолы продолжают разветвляться на тонкие ходы, завершающиеся специальными мешочками. Самым мелким элементом ацинуса являются альвеолы легких – выпячивания или пузырьки полушаровидной формы. В них и происходит обмен газами между вдыхаемым и выталкиваемым воздухом и кровеносной системой, благодаря оплетению каждого участка миниатюрной капиллярной сетью.
Внешнее строение легких
Рассматриваемый орган не является мышечным, поэтому его сокращение обеспечивают наружные структуры. Серозной оболочкой является плевра легких. Она состоит из 2-х листков – париетального и висцерального. Первый, внешний слой соединен со стенкой грудной клетки. Висцеральная или внутренняя плевра покрывает наружную поверхность легких человека. Между листками есть небольшое пространство (полость), заполненное серозной вязкой субстанцией. Это плевральная жидкость, которая необходима для удержания слоев вместе во время вдохов и выдохов, предотвращения трения.

Внутреннее строение легких
Представленный орган в разрезе напоминает перевернутое дерево, кроной вниз. Строение легких внутри начинается со «ствола» – трахеи или дыхательного горла. Крупные «ветви» – это бронхи. Они последовательно делятся на более мелкие и тонкие трубочки (бронхиолы). «Листья» – альвеолы, крошечные воздушные пузырьки. Они располагаются гроздьями, образуя мешочки.

https://youtube.com/watch?v=zHad8XIEoeo
Как прочитать снимок здорового органа
Зная, как выглядят здоровые легкие на рентгене, врач должен знать, как сделать расшифровку и описание снимка.
Традиционный протокол описания здорового органа на рентгене должен включать в себя следующие пункты:
- Ясность и четкость легочных полей.
- Структурность и не расширенность корневой системы.
- Наличие четких контуров диафрагмы.
- В центральной части снимка обязательно четко должна прослеживаться тень от сердца.
- Мягкие ткани не должны выделяться наличием патологических процессов.
Патология на снимке

Как выглядит туберкулез легких на рентгене? Выявить это опасное заболевание должен уметь любой медик, работающий в рентген-кабинете. Туберкулез характеризуется на снимке очагами воспаления в верхней части легочных долей. В запущенной форме, на поверхности органа отмечаются множественные затемнённые участки, которые свидетельствуют о прогрессивности заболевания.

Еще одним опасным заболеванием, которое диагностируют с помощью рентгена, является онкология или рак. Как выглядят метастазы в легких на рентгене? Рак проявляется в виде сетчатых образований, располагающихся от корневой системы. Чем более запущенная форма болезни, тем усиленней и выраженней рисунок метастаз на снимке. На фото мы видим снимок легких с метастазами.
Строение органов дыхания
Пройдемся кратко по дыхательной системе человека.
С помощью кислорода, поступающего вместе с воздухом, в организме человека происходит процесс окисления. Кислород, который поступает в организм, окисляется, и вместо него человек выдыхает углекислый газ. После этого в клетках осуществляется бескислородное окисление органических веществ — такой процесс называется гликолизом.
Процесс дыхания состоит из 2 этапов:
- Внешнего. На этом этапе атмосферный воздух обменивается на воздух из альвеол.
- Внутреннего. Здесь митохондрии потребляют кислород, в результате чего образуется углекислый газ.
Дыхательная система человека
Дыхательная система кратко — это комплекс, состоящий из дыхательных путей и легких. Дыхательные пути — это:
- носовые полости;
- носоглотка;
- гортань;
- трахея;
- бронхи.
На рисунке ниже представлено строение дыхательной системы человека.
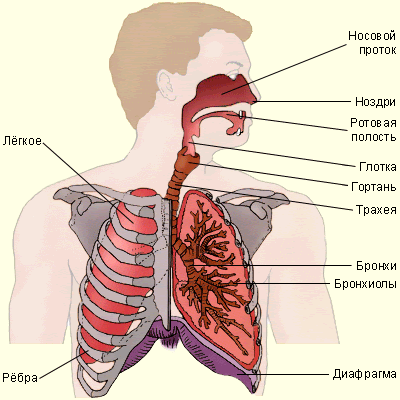
Воздухоносные пути
От дыхательной системы человека на рисунке перейдем к воздухоносным путям.
Что собой представляют воздухоносные пути? Это целый лабиринт, который образуют множество перегородок и хрящевых выростов. Согревание атмосферного воздуха происходит в носовой полости. Происходит это за счет наличия густой сети кровеносных сосудов, которые пронизывают слизистую оболочку носовых ходов и носоглотки.
Также происходит увлажнение воздуха, очищение его от пыли и обеззараживание — благодаря слизи, которая скапливается на реснитчатом эпителии тканей воздухоносных путей.
Человек может чувствовать запах воздуха, который он вдыхает — в этом ему помогает обонятельный анализатор. Следующий этап — воздух проходит через хоаны в гортань. Здесь находятся голосовые связки, которые составляют голосовой аппарат: они находятся между черпаловидным и щитовидным хрящом в виде двух парных складок слизистой оболочки. Плотность складок и сила их натяжения формируют тембр голоса.
При дыхании голосовая щель открыта свободно. Но если в глотку попадает пища, надгортанник закрывает вход в гортань.
Гортань плавно перетекает в трахею.
Определение 1
Трахея — мышечная трубка длиной примерно 13 см, которую поддерживают хрящевые кольца.
Трахея делится на два бронха, ветвящиеся в виде бронхиол и образующие бронхиальное дерево.
Легкие человека
Легкие находятся в грудной клетке: из надежно защищают ребра. Правое легкое включает 3 доли, левое — 2.
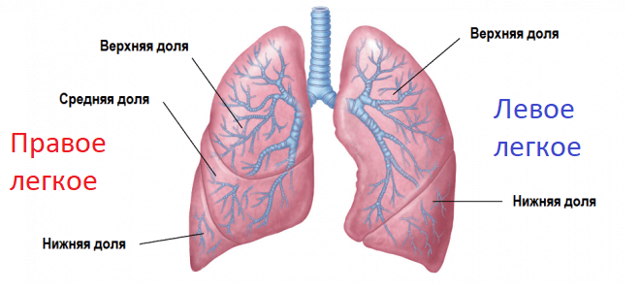
Определение 2
Ацинус — структурная единица легкого, совокупность бронхиол и альвеол, внешне напоминающие гроздь винограда.
Воздух попадает в альвеолы после того как проходит через трахею, бронхи и бронхиолы. Внутреннюю поверхность альвеол устилает суфрактант.
Определение 3
Суфрактант — пленка, обладающая бактерицидными свойствами, за счет которой альвеолы не слипаются.
Количество альвеол достигает 700 млн. Общая дыхательная поверхность составляет примерно 120 кв. м. Легкие защищают серозные мешки, состоящие из двух слоев: внутреннего (висцерального) и наружного (париетального). Наружный слой срастается со стенкой грудной полости. Между двумя слоями располагается плевральная полость — она сохраняет постоянное давление ниже атмосферного.
Замечание 1
Ранение в плевральную полость приводит к попаданию в него воздуха. В результате наступает пневматоракс — легкое при вдохе перестает растягиваться и дыхательный цикл нарушается.
Нужна помощь преподавателя?
Опиши задание — и наши эксперты тебе помогут!
Описать задание
ЖЁЛ, или жизненная ёмкость лёгких
ЖЁЛ – это наибольшая вместимость лёгкого при максимальном вдохе и выдохе. У молодых, здоровых мужчин показатель составляет 3500-4800 см 3 , у женщин – 3000-3500 см 3 . У спортсменов эти цифры на 30% увеличиваются и составляют 4000-5000 см 3 . Наибольшие лёгкие у пловцов – до 6200 см 3 .
Учитывая фазы вентиляции лёгких, разделяют такие виды объёма:
- дыхательный – воздух, свободно циркулирующий по бронхолёгочной системе в состоянии покоя;
- резервный на вдохе – воздух, наполняемый орган при максимальном вдохе после спокойного выдоха;
- резервный на выдохе – количество воздуха, удаляемое из лёгких при резком выдохе после спокойного вдоха;
- остаточный – воздух, остающийся в грудной клетке после максимального выдоха.
Под вентиляцией дыхательных путей понимают газообмен в течение 1 минуты.
Формула её определения:
дыхательный объём × число дыханий/минуту = минутный объём дыхания.
В норме у взрослого человека вентиляция равна 6-8 л/мин.
Таблица показателей нормы среднего объёма лёгких:
В газообмене не участвует воздух, который находится в таких отделах дыхательных путей – носовые ходы, носоглотка, гортань, трахея, центральные бронхи. В них постоянно находится газовая смесь, называющаяся «мёртвым пространством», и составляющая 150-200 см 3 .
Поверхностное натяжение. Сурфактант[править | править код]
Поверхностное натяжение — это основной фактор, определяющий эластичность системы грудная клетка-легкиеи площадь поверхности газ-жидкость, а для легких этот параметр напрямую влияет на осуществление газообмена на поверхности альвеол (примерно 100 м2).
А. Поверхностное давление (модель мыльного пузыря)
Эффективность этих поверхностных сил можно продемонстрировать при помощи наполнения изолированного, полностью «опавшего» (претерпевшего коллапс) легкого (а) воздухом или (б) жидкостью. В примере (а) легкое проявляет гораздо большее сопротивление, особенно в начале наполнения. Это отражается на начальном давлении, которое при достижении полной емкости легких повышает альвеолярное давление (РA) примерно до 2 кПа, или 15 мм рт. ст.. В примере (б) сопротивление и, таким образом, Ра только на V4 больше. В соответствии с этим в примере (а) для преодоления поверхностного натяжения необходимо более высокое давление.
Если газовый пузырек радиуса r находится в жидкости, поверхностное натяжение у (Н * м-1) на границе раздела создает внутри пузыря давление более высокое, чем внешнее давление (пристеночное давление ΔР > 0). По закону Лапласа:
ΔР= 2у/r(Па).
Поскольку, как правило, для плазмы у = 10~3 Н • м~1 (постоянная величина), ΔР растет с уменьшением r.
Модель мыльного пузыря. Если мыльный пузырь в виде пленки на горлышке цилиндра имеет достаточно большой радиус r (А1), то возникает небольшое ΔР. (Здесь две поверхности раздела воздух-жидкость, поэтому ΔР = 4у/r.) Чтобы увеличить объем пузырька, надо уменьшить r и увеличить АР 1К2). Поэтому требуется сравнительно высокое «начальное давление». Когда далее пузырек растет, г вновь увеличивается (АЗ) и отношение прирост давления/увеличение объема уменьшается. Альвеолы работают похожим образом. Эта модель демонстрирует, что в случае двух альвеол, соединенных друг с другом (А4), меньшая альвеола (ΔР2 высокое) становится еще меньше, а большая (ΔР1 низкое) — еще больше, чтобы выравнять давление с первой.
Сурфактант (поверхностно-активное вещество, ПАВ), выстилающий внутреннюю поверхность альвеол, предотвращает эту проблему: в меньшей альвеоле у понижается, а в большей альвеоле нет. (Концентрация ПАВ на меньшей поверхности больше.) Сурфактант — смесь белков и фосфолипидов (главным образом, дипальмитоил-лецитина) — секретируется альвеолярными клетками II типа.
Респираторный дистресс-синдром новорожденных-серьезное нарушение газообмена — вызывается тем, что недоразвитое легкое отказывается продуцировать достаточное количество сурфактанта. Легочное повреждение, связанное с токсичностью O2, частично происходит также из-за кислородного разрушения сурфактанта, что ведет к уменьшению эластичности легких. Это необратимо приводит к альвеолярному коллапсу (ателектазу) и отеку легких.
Тестирование динамических функций легких
Максимальная вентиляция легких (МВЛ) — это самый большой объем газа, который можно вдохнуть (за 10 с) путем волевого увеличения экскурсирующего объема и частоты дыхания (Б). У здорового человека МВЛ может достигать 70-120 л/мин. Эта величина может быть полезна для обнаружения болезней, воздействующих на дыхательные мышцы, например злокачественной миастении.
В. Объем форсированного выдоха за первую секунду (ОФВ)
Объем форсированного выдоха (ОФВ или тест Тиффно) — это максимальный объем газа, который может быть вытеснен из легких. В клинической медицине обычно измеряется ОФВ за первую секунду (0ФВ1). Отношение ОФВ к форсированной жизненной емкости легких (ФЖЕЛ) называется объемом форсированного выдоха ОФВ1 (обычно 0ФВ1 > 0,7). (ФЖЕЛ — это максимальный объем газа при быстром форсированном выдохе из положения полного вдоха; В.) Обычно это значение немного ниже, чем жизненная емкость ЖЕЛ (с. 118). Максимальная скорость при выдохе при измерениях на пневмотрахографе ФЖЕЛ составляет около 10 л/с.
Тестирование динамических функций легких используется для дифференциации рестриктивной легочной болезни (РЛБ) и обструктивной легочной болезни (ОЛБ). РЛБ характеризуется функциональным уменьшением объема легких, как, например, при отеке легких, пневмонии и ухудшении легочного наполнения при искривлении позвоночника. При ОЛБ происходит сужение воздушных путей, как, например, при астме, бронхите, эмфиземе и параличе голосовых связок (В2).
Как и в случае ЖЕЛ, эмпирические формулы также используются для стандартизации ФЖЕЛ по возрасту, росту и полу пациентов.
Чем отличаются снимок некурящего и курящего пациента
Снимки лёгких у активных курильщиков имеют существенные отличия от изображений, полученных при рентгенологическом обследовании некурящих людей. Многие специалисты сравнивают их с грязным «мешком», становящимся всё более тёмным по мере накапливания вредного табачного «стажа».
Отличительной особенностью снимков лёгких курящего пациента становится:
- наличие размытых контуров лёгочных корней, их извитости и деформации;
- образование усиленного рисунка лёгких;
- присутствие дополнительных теней.
Рентгенологическая картина дополняется множественными пористыми структурами, связанными с дефектами бронхов и протекающими в них воспалительными изменениями. Помимо этого, на снимке обнаруживаются просветления в лёгочных полях, причиной которых становится повышенная компенсаторная воздушность лёгких. Первой этот патологический процесс затрагивает нижнюю треть данной области, постепенно продвигаясь в направлении вверх.
Постоянное негативное воздействие никотина и токсинов провоцирует трансформацию альволярных стенок, в результате чего на изображении удаётся отчётливо рассмотреть их потемневшие очертания. Нарушения газообмена приводят к повреждениям и в тканях сердечной мышцы (традиционно у курильщиков наблюдается увеличение объёма сердца).
Как проводится спирометрия?
Измерение спирометрии у детей требует усилий, чтобы привлечь внимание и добиться сотрудничества, что, обычно, может быть достигнуто с детьми в возрасте 5 лет и старше. Демонстрация пациенту процедуры и требуемых максимальных усилий полезна перед началом процедуры
Для достижения оптимальных результатов маневр форсированного выдоха должен выполняться ребенком с максимальными усилиями. Сразу после полного вдоха пациент сжимает губы вокруг мундштука и выдыхает воздух как можно быстрее и как можно дальше, пока легкие не станут абсолютно пустыми, затем снова вдыхает как можно сильнее и полнее (не все спирометры могут измерять вдох). Рекомендуется отдых для восстановления между повторными подходами, сидячее положение и использование зажима для носа
Демонстрация пациенту процедуры и требуемых максимальных усилий полезна перед началом процедуры. Для достижения оптимальных результатов маневр форсированного выдоха должен выполняться ребенком с максимальными усилиями. Сразу после полного вдоха пациент сжимает губы вокруг мундштука и выдыхает воздух как можно быстрее и как можно дальше, пока легкие не станут абсолютно пустыми, затем снова вдыхает как можно сильнее и полнее (не все спирометры могут измерять вдох). Рекомендуется отдых для восстановления между повторными подходами, сидячее положение и использование зажима для носа.






