Пластины при переломе шейки плеча
Содержание:
- У детей
- Перспективы лечения
- Реабилитационный период
- Общие сведения
- ЛФК при переломе локтевого сустава: комплекс упражнений
- Преимущества методики остеосинтеза
- Симптомы
- Почему развивается синдром запястного канала
- Лечебная гимнастика при травмах плечевого сустава
- Эндопротезирование
- Пластины, используемые для остеосинтеза локтя
- Виды переломов плечевой кости и принципы лечения
- Профилактика
- Длительный процесс восстановления локтевого сустава после травмы
- Основные причины выраженной симптоматики
- Какой инвентарь и одежду выбрать для тренировки
- Транспозиция
- Симптоматика
- Почему нужно разрабатывать сустав?
У детей
Разнообразие переломов руки у ребенка и их механизмов обусловлено наличием ростковых зон (широких полосок хряща) между метафизом/эпифизом и эластичной надкостницы. Поэтому у ребенка могут присутствовать, как полные переломы, так и надломы кости, переломы по типу «зеленой ветки» (поднадкостничные переломы), когда фрагменты кости не смещаются и удерживаются целой надкостницей или располагаются под углом относительно одного фрагмента к другому. Переломы костей руки со смещением встречаются реже, чем у взрослых. Часто ломается не кость руки, а ростковый хрящ, который расположен рядом с суставом. Эти особенности способствуют сглаженности клиническиой симптоматики при большом количестве травм руки, что затрудняет диагностику.
Перспективы лечения
Важно понять, в чем именно кроется причина возникшего состояния. В ходе обследования врач может назначить КТ, а также провести артроскопию
В первую очередь нужно убедиться, что это не острые воспаления и не связанные с деятельностью спинного или головного мозга заболевания.
Как только получится обнаружить причины, по которым не разгибается рука, врач скажет, что делать для устранения болевого синдрома и дальнейшего лечения. Возможные методы:
- медикаментозное лечение;
- мануальная терапия;
- массажи.
В исключительных случаях может потребоваться хирургическое вмешательство. Однако чаще всего достаточно корректировки образа жизни пациента, массажа и приема назначенных медикаментов. Причин повреждения локтевого сустава и зажима нервов множество: от травм и развивающегося воспалительного процесса до последствий сна в неправильном положении. И только врач может установить их в точности.
Реабилитационный период
Для быстрого, полноценного выздоровления и возвращения к активной жизни, пациент должен выполнять врачебные предписания. По окончании операции больного возвращают в палату. После остеосинтеза не делается иммобилизация гипсом. Удаление дренажей из раны проводится через 48 часов. После осмотра врачом, пациенту выдают рекомендации по лечебной физкультуре, но нагружать локтевой сустав не рекомендуется. Упражнения со сгибанием рук исключаются из комплекса. Специалист по лечебной физкультуре проводит несколько занятий, наблюдая и контролируя движения. Через полторы-две недели швы снимают, в комплекс вводят упражнения для движений в области локтя. Регулярно делаются рентгеновские снимки, для проверки сращивания. Запрещены тяжелые нагрузки в течение трех месяцев.
Общие сведения
Под переломами кости принято подразумевать частичное/полное нарушение целостности костной ткани, образующееся в результате травмы (падения, прямого удара), при которой разрушение костной ткани обусловлено воздействием механической силы, которая превышает твердость костей. Реже перелом является результатом ряда заболеваний, для которых характерно изменением структуры костной ткани (патологический перелом при остеопорозе). При этом, при переломе кости может происходить разрыв подкожной ткани/кожи, повреждение нервных волокон, сосудов, сухожилий, а места перелома соприкасаться с внешней средой (открытый перелом) и переломы без повреждения прилегающих тканей (закрытый перелом). При повреждении кости в двух/более местах речь идет о сложном переломе, который часто сопровождается смещением костных сегментов; при повреждении кости без разделения ее на сегменты говорят о простом переломе (трещине). Тяжесть и тип перелома определяются механизмом повреждения, направлением силы и мощности действия на кость, свойств кости (тип кости, прочность).
Перелом руки относится к наиболее часто встречаемой патологии, на долю которой приходится около 65% от всех переломов костей, а среди костей руки чаще встречаются переломы костей предплечья (локтевой кости, в частности, локтевого/венечного отростка локтевой кости) и лучевой кости — диафиза лучевой кости, шиловидного отростка). Реже встречаются переломы сразу обеих костей предплечья.
Еще одной часто встречаемой проблемой является переломы костей кисти, причиной которых является падение с упором на кисть костей/удар по кисти. Наиболее часто встречаются переломы пальца на руке (фаланг пальцев), реже переломы пястных костей (перелом Роланда/Беннета) и достаточно редко — переломы костей запястья руки (ладьевидной, гороховидной и полулунной кости). Среди переломов фаланг пальцев наиболее часто встречаются перелом ногтевой фаланги, преимущественно безымянного пальца и мизинца. При этом, при переломах диафиза фаланг зачастую происходит смещение пальца с открытым углом к тылу. Особенно часто смещение пальца сопровождает перелом мизинца на руке. Реже встречается перелом со смещением.
Переломы локтевого сустава
Перелом локтевого сустава возникает при падении/ударе по локтю, реже — при падении на выпрямленную руку. Особенностью локтевого сустава является его сложность. По сути, это один из самых сложных суставов, который образован тремя костями: плечевой, лучевой и локтевой, движущихся в разных плоскостях, суставные поверхности которых невелики и чрезвычайно хрупкие. Соответственно, даже при незначительных смещениях их поверхностей происходит изменение объема/структуры сустава, что практически сразу блокирует любые движения в нем, если перелом происходит с образованием фрагментов костей/хряща, они сразу заполняют его полость, а при открытом переломе сустава — часто повреждаются прилегающие нервные волокна и сосуды. Из-за сложного строения локтевого сустава могут происходит переломы различных структур сустава: перелом надмыщелков плечевой кости; локтевого отростка; венечного отростка лучевой кости; шейки/головки лучевой кости, каждый из которых имеет свои клинические проявления. На практике значительно чаще встречается перелом локтевого сустава у ребенка.
ЛФК при переломе локтевого сустава: комплекс упражнений
После консультации у специалиста от пассивных движений можно переходить к более активным. Предварительно врач должен оценить состояние сустава и дать рекомендации. При отсутствии патологических изменений можно использовать такой комплекс упражнений:
- Сомкните кисти в замок и имитируйте забрасывание удочки, попеременно отводя руки за голову то с левой, то с правой стороны.
- Упражнение делается аналогично, но кисти закидывают за голову с двух сторон.
- Выполняется смыкание рук в замок на спине.
- Руки заводятся за голову и складываются в замок. Старайтесь потянуться, привстав на мысочки, а руки опустить вниз кверху ладонями.
- Катайте по полу обычную детскую машинку, совершая при этом сгибания и разгибания пораженной конечности.
- Выполняется комплекс упражнений с гимнастической палкой, тоже направленный на сгибания и разгибания рук в локтях.
Когда пройдет боль и дискомфорт, можно начать выполнять лечебную физкультуру после перелома локтевого сустава с гантелями. Для начала вес гантели не должен быть больше 2 кг. Увеличивается их вес постепенно, и это тоже должно обсуждаться с врачом.

Преимущества методики остеосинтеза
Относится к наиболее распространенным способам лечения переломов и травм локтевых суставов. К достоинствам этой методики можно отнести тот факт, что при оперативном вмешательстве костные отломки можно совмещать с большой точностью. При консервативном лечении такое невозможно из-за возникновения диастаза (расхождения отломков кости). Использование консервативных методов приводят к осложнениям при совмещении фрагментов. Возникает деформация сустава, возможно вторичное смещение.
Установка пластины для локтевой кости как метод лечения имеет богатую историю применения, дает низкий процент осложнений, дает возможность вернуться к активному образу жизни в кратчайшие сроки после проведения операции, избавляет пациентов от ношения гипса. Для достижения высоких результатов в восстановлении суставов необходимо пройти полный курс реабилитации, соблюдая все указания лечащего врача.
Симптомы
В клинической картине перелома костей, независимо от ее вида принято выделять абсолютные и относительные признаки перелома руки. К абсолютным признакам перелома кости относятся: патологическая подвижность, сильно выраженный болевой синдром, особенно при физикальном обследовании, наличие в месте перелома деформации продольной оси конечности и крепитации костных отломков. К абсолютным признакам, позволяющими определить перелом кости относятся боль при давлении, отёк в месте перелома, боль при пальпации кости, мышечный спазм, изменение цвета кожи. Это общие признаки перелома костей, однако при переломе конкретной кости появляются специфические симптомы. В силу большого количества костей, формирующих верхнюю конечность и возможности перелома любой из них рассмотрим ниже лишь несколько, наиболее часто встречающихся переломов руки.
Перелом головки лучевой кости
Характерным признаком является появление резкой боли в локтевом суставе, усиливающееся при попытке согнуть/повернуть руку, а также при пальпации. Объективно визуально определяется гемартроз/отек, ограниченность движений, особенно при попытке совершить ротационное (круговое) движение предплечья, деформация сустава. При сочетанном переломе головки луча и вывиха предплечья отмечается более грубая деформация, практически отсутствую движения в суставе, зачастую присутствуют нарушения чувствительности и кровоснабжения, что проявляется онемением пальцев.
При переломе диафиза лучевой кости симптомы относительно стертые и манифестируют припухлостью в области перелома, болью, усиливающейся при попытке совершить ротационные движения и пальпации костного перелома. Как правило, подвижность кости и крепитация отсутствуют, поскольку фрагменты лучевой кости удерживаются межкостной мембраной.
Перелом лучевой кости в типичном месте (фото ниже)
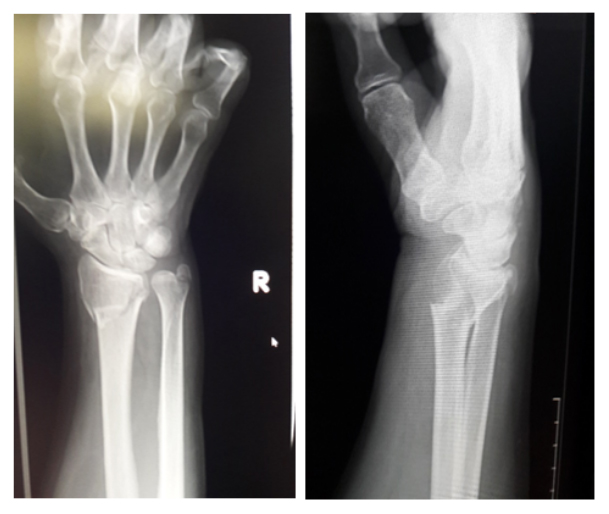 Характерна резкая боль отечность, возможны кровоизлияния, крепитация и патологическая подвижность. При смещении фрагментов кости визуально определяется деформация с локализацией несколько выше лучезапястного сустава. Болевой синдром резко увеличивается при пальпации и попытках выполнить движение. При повреждении Галеацци отмечается боль в средне-нижней трети предплечья, которая усиливается при вытягивании за пальцы, выраженная припухлость, реже — образование подкожных гематом. Все виды движений в лучезапястном суставе практически невозможны или крайне ограничены. Этот вид перелома зачастую сопровождается повреждениями нервов/сосудов и развитием компартмент-синдрома (сдавление кровеносных сосудов/нервных волокон отечными мягкими тканями), что может манифестировать выпадением чувствительности в области кисти.
Характерна резкая боль отечность, возможны кровоизлияния, крепитация и патологическая подвижность. При смещении фрагментов кости визуально определяется деформация с локализацией несколько выше лучезапястного сустава. Болевой синдром резко увеличивается при пальпации и попытках выполнить движение. При повреждении Галеацци отмечается боль в средне-нижней трети предплечья, которая усиливается при вытягивании за пальцы, выраженная припухлость, реже — образование подкожных гематом. Все виды движений в лучезапястном суставе практически невозможны или крайне ограничены. Этот вид перелома зачастую сопровождается повреждениями нервов/сосудов и развитием компартмент-синдрома (сдавление кровеносных сосудов/нервных волокон отечными мягкими тканями), что может манифестировать выпадением чувствительности в области кисти.
Перелом фаланг пальцев (фото ниже)
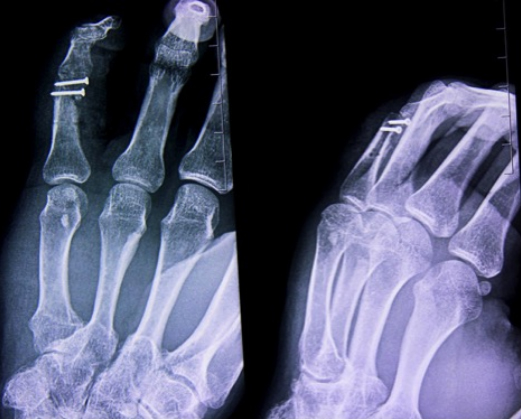
Признаки перелома пальца свойственны типичным проявления большинства переломов — патологическая подвижность, деформация, отек, выраженная боль при осевой нагрузке, подкожная гематома. Отличить перелом от ушиба пальца руки достаточно легко по отсутствию таких симптомов. Кроме того, при переломах диафиза фаланги пальцев, как правило, формируется смещение фаланги с открытым углом к тылу.
Относительно редким симптомом является укорочение руки, которое появляется в случаях перелома двух костей предплечья (лучевой/локтевой кости) и наличии смещения фрагментов кости по ее длине.
Почему развивается синдром запястного канала
Как уже было отмечено, главная причина развития заболевания – это сужение запястного канала. Этот патологический процесс может быть следствием других заболеваний и состояний, среди которых отмечаются:
- Воспалительные поражения запястья. К ним относятся артриты, синовиты, ревматоидный артрит, остеоартроз, тендовагинит, подагра и др.
- Травмы запястья. В результате ушибов, вывихов, переломов запястный канал может сужаться не только за счет смещения костей, но также и за счет отека тканей.
- Профессиональная деятельность. Повышенная травматизация запястья отмечается у плотников, виолончелистов, пианистов и других людей, работа которых связана с длительным сгибанием и разгибанием кисти. Кроме того, повышенный риск развития синдрома запястного канала отмечается у людей, которые длительно работают на компьютере, а именно – печатают на клавиатуре.
- Другие причины, которые связаны с отеком тканей. Это может быть длительный прием оральных контрацептивов, эндокринные заболевания, патология почек, беременность и др.
- Акромегалия. При этом нейроэндокринном заболевании отмечается избыточный рост костей, за счет чего кисти становятся диспропорциональными. Синдром запястного канала является одним из наиболее частых признаков акромегалии.
Заболевание может развиваться и у абсолютно здоровых людей, у которых запястный канал является узким с рождения. По этой же причине синдром запястного канала чаще всего выявляется у женщин, так как у них он более узкий от природы.
Лечебная гимнастика при травмах плечевого сустава
Лечебная физкультура позволяет избежать атрофии мышц, нормализует их тонус, улучшает кровообращение тканей, благодаря чему они получают необходимые микроэлементы. Регулярные (несколько раз в день) занятия активизируют процессы регенерации, сокращают боль, возвращают конечности прежнюю подвижность.
Мы рекомендуем выполнять упражнения на травмированную руку, делать дыхательную гимнастику, развивать здоровую конечность. Это позволяет укрепить организм в целом и усилить вентиляцию легких, особенно когда рука еще находится в гипсе. Желательно чередовать динамические и статические упражнения, для крупных и для мелких мышц, силовые и на растяжку.
Ритм, амплитуду, количество повторов, длительность тренировки подбирает врач
Важно, чтобы нагрузка увеличивалась постепенно — сначала пациент разрабатывает плечевой сустав, потом возвращает всей руке привычную подвижность, а затем укрепляет мышцы
Эндопротезирование
Эта методика одна из самых сложных и в то же время эффективных. С ее помощью можно вернуть конечности былую подвижность. Суть ее заключается в замене поврежденного отдела скелета, не подлежащего восстановлению и лечению, на эндопротез, изготовленный из нейтральных материалов. Показаниями к проведению являются:
- Артрозы и артриты;
- Оскольчатые переломы;
- Болезнь Бехтерева;
- Дистрофические и атрофические процессы;
- Дисплазия;
- Ложный сустав.
Протез вживляется через надрез на разгибательной стороне, фиксируется цементным или бесцементным способом и зашивается. Реабилитационный период составляет 2-3 месяца, но движения замещенной частью разрешаются уже через месяц после зашивания.
Пластины, используемые для остеосинтеза локтя
Для проведения операции остеосинтеза простого (поперечного или косого) перелома локтя применяются пластины, имеющие компрессирующие и блокируемые отверстия. Ниже описывается методика выполнения имплантации пластины, имеющей угловую стабильность 3,5 мм с восемью отверстиями под кортикальные и блокируемые винты.
Простые переломы, когда имеются 2 основных крупных фрагмента, операция выполняется с помощью пластины, фиксируемой винтами. Допускается наличие нескольких мелких осколков, которые не представляют помехи креплению. Наложив реконструктивную пластину, хирург добивается максимального эффекта стабилизации и компрессии отломков между собой.
Методика установки пластины при переломе локтевой кости была испытана и распространена в дальнейшем международным сообществом травматологов-ортопедов (AO/ASIF).
Виды переломов плечевой кости и принципы лечения
Виды перелома
В зависимости от локализации:
- внутрисуставный — анатомической шейки и головки;
- внесуставный — хирургической шейки. Он может привести к повреждению нервов и сосудов, поэтому для него характерны кровотечения и нарушения чувствительности. Если вовремя не оказать помощь, травма становится причиной парезов;
- основной (средней) части кости или диафиза плеча;
- дистального отдела, расположенного ближе к локтю.
Также выделяют переломы без смещения, со смещением и вколоченные.
Принципы лечения
Восстановление после перелома плечевой кости важно начать как можно скорее. Чаще всего достаточно консервативного лечения (гипсовая повязка, физиопроцедуры, массаж и ЛФК), в особо тяжелых случаях требуется операция
Терапия должна проводиться ежедневно, иногда до нескольких раз в день, если врач не подобрал другой график. Прерывать тренировки не рекомендуется, если на это нет показаний.
Все методы подбираются индивидуально с учетом диагноза и особенностей пациента: реабилитация после перелома плечевой кости со смещением значительно отличается от лечения после травмы без смещения, так как иммобилизационный период в первом случае будет более длительным.
На протяжении реабилитационного периода восстановительная программа меняется: врач корректирует ее исходя из промежуточных результатов и вида иммобилизации конечности (гипсовая повязка, мягкотканная повязка и др.).
Этапы реабилитации
Иммобилизационный. Длится до трех недель
В этот период важно обеспечить неподвижность конечности. Чтобы избежать нарушений кровообращения, обмена веществ и не допустить атрофию мышц, врач назначает массаж и лечебную физкультуру (дыхательную гимнастику, пассивные упражнения и активные, во время которых работают незафиксированные суставы)
Функциональный. Длится до 6 недель. Основную роль в этот период играют активные упражнения — как классическая лечебная физкультура, так и занятия в воде. Постепенно нагрузка на сустав увеличивается, пациент может использовать утяжелители, работать на тренажерах с биологической обратной связью, заниматься йогой. Разработать мелкую моторику помогают обычные бытовые действия: пациент чистит зубы, одевается, зашнуровывает обувь, застилает постель и др. Слишком напрягать конечность при этом не рекомендуется. О любой боли или дискомфорте важно сообщать специалисту. Тренировочный. Длится до 8 недель. Как правило, к этому периоду пациент уже может самостоятельно обслуживать себя, и важно укрепить мышцы и вернуть амплитуду движения. Тренироваться можно также только под присмотром врача и только после того, как целостность кости и других тканей будет полностью восстановлена. Помните, что перелом плечевой кости — серьезная травма, начинать интенсивные силовые упражнения в течение 2-3 месяцев после повреждения противопоказано.
Профилактика
К профилактическим мероприятиям переломов костей руки относятся:
- Предупреждение травматизма (бытового/спортивного), для чего необходимо использовать защитную экипировку/соблюдать технику безопасности во время занятий спортом, а также соблюдать правила поведения, снижающих риск травматизации при нахождении в потенциально опасных условиях (скользкая дорога, слабая видимость, переход транспортных трасс и др.).
- Улучшать трофику костной ткани, путем включения рацион питания пищевых продуктов, содержащих достаточное количество полноценного белка, микроэлементов/витаминов, коллагена.
- При риске развития патологических переломов — адекватное/своевременное лечение остеопороза.
Длительный процесс восстановления локтевого сустава после травмы
Любой перелом костной ткани требует лечения полным покоем. Для этого проводится иммобилизация поврежденной конечности: ее «помещают» в гипсовую повязку. Как долго пациенту придется ходить с гипсом на руке, определит врач после проведения рентгеновского исследования. Если перелом сложный и обломки костной ткани смещены, то перед наложением гипса проведут хирургическое вмешательство. В этом случае иммобилизация продлится дольше, так же, как и восстановительный период.
Гимнастика для локтевого сустава необходима на всех этапах реабилитационного периода. К ней приступают на 2-3 сутки после наложения гипсовой повязки.
Средние сроки восстановительного периода при переломе локтя составляют 3-4 месяца. Однако этот срок может увеличиваться в зависимости от тяжести травмы и достигать полугода. Чтобы реабилитация прошла быстрее и эффективнее, ее проводят в 3 этапа, подбирая на каждом из них определенные упражнения.
- Первый этап – период, когда на переломанный сустав наложили гипс. В тренировках задействован плечевой пояс и пальцы рук. Так как все звенья верхней конечности являются единой «цепью», связанной связками, сухожилиями и мышцами, такие занятия помогут разрабатывать суставы даже на этапе иммобилизации. Физические упражнения совмещают с дыхательной гимнастикой.
- Второй этап – период сразу после снятия гипса. Это время посвящают разработке «застоявшихся» связок и мышц. Занятия совмещают с принятием теплых ванн. Показано выполнение упражнений в бассейне.
- На третьем этапе цель тренировок – полностью восстановить функциональные возможности мышечной ткани, связок и сухожилий. Упражнения для разработки локтевого сустава совмещают с физиотерапевтическими процедурами, массажем, другой физической активностью.
Тренировки на каждом этапе проводят 2-3 раза в сутки ежедневно, а повтор каждого упражнения делают не менее 5 раз. Сильная боль и дискомфорт – повод прекратить занятия или уменьшить нагрузку. В период реабилитации нельзя поднимать тяжелые предметы травмированной рукой, делать жимы и подтягивания.
Если неправильно рассчитать нагрузку, возможно появление таких осложнений:
- Отечность травмированного сустава;
- Боль, которая отдает в плечо;
- Скопление солей кальция в мышечной ткани;
- Рефлекторное сокращение мышечной ткани;
- «Вырост» кости в локтевом суставе.
Выполнение пациентом всех рекомендаций лечащего врача позволит избежать этих осложнений и существенно сократить время реабилитационного периода.
Основные причины выраженной симптоматики
При травме локтевого сустава ситуация преимущественно понятна. Но часто причина боли и невозможности делать привычные движения заключается в защемлении нервов отделов позвоночника. Иногда состояние свидетельствует о начале сложных дегенеративных заболеваний или является следствием перенесенных инфекций.
Отметим самые распространенные обстоятельства, при которых не разгибается рука в локте
- На поверхности суставов происходит появление соляных скоплений.
- Наблюдается воспалительное поражение.
- Выражен бурсит — воспаление поверхностной слизистой сумки локтевого отростка.
- Растяжение связок и сухожилий.
- Переломы и образовавшиеся в результате травмы микротрещины.
- Наблюдается атрофия мышечных волокон.
- Остеохондроз в шейном отделе или спинальный инсульт, который приводит к параличу участков мышечных волокон.
Часто рука не разгибается в локтевом суставе и в результате тендовагинитов — их называют профессиональными травмами многих спортсменов, в частности теннисистов. Однако к ним может приводить и любая длительная «работа руками»: у швей, упаковщиков, кладовщиков и других специалистов. Симптом также характерен для туннельного синдрома, может появляться как контрактура, ставшая следствием травмирования.
Какой инвентарь и одежду выбрать для тренировки
Тренироваться нужно в проветренном помещении, на нескользком полу или специальном коврике. Это защитит вас от падения и травм. Для занятий понадобится инвентарь, например эспандер, разборные гантели, фитбол, валик-массажер. С ним упражнения будут не только более интересными, но и более эффективными.
Занимайтесь в комфортной одежде из чистой «дышащей» ткани. Никогда не тренируйтесь в шлепанцах или домашних тапочках. Подошва кроссовок или кед должна быть гибкой и иметь амортизационные свойства. Предпочитаете упражнения на растяжку? Остановитесь на чешках с нескользкой подошвой.
Если вы испытываете затруднения при движениях коленных суставов, выполняйте 2 раза в день, например, такую гимнастику:
Транспозиция
Она проводится при туннельном синдроме. Заболевание развивается вследствие увеличенного давления на нерв, проходящий через локтевое сочленение. Зачастую оно возникает после ушибов и ощущается практически моментально: боль отдается в предплечье и кисть, появляется онемение на внутренней стороне конечности и на пальцах. Боль усиливается при сгибание локтя.
Диагностируется патология путем пальпации – специалист находит болевые точки и определяет локализацию повреждения. Для подтверждения может проводиться электромиография и электронейромиография, при которой исследуется скорость поступления нервных импульсов. При туннельном синдроме скорость передачи значительно снижена.
Лечение болезни разрешается осуществлять консервативно. Во многих случаях больному достаточно исключить движения, которые доставляют ему боль. Если это дается с трудом, то возможно наложение специальной шины. Если этот способ не помогает, то выполняется транспозиция.
Данная процедура подразумевает перемещение нерва на переднюю часть стыка. Это позволит избежать натяжения нерва и возникновению боли. Для выполнения производится надрез в области надмыщелка, нерв извлекается из суставного канала и прокладывается по передней стороне сочленения. Такие операции проводятся крайне редко и только в ситуациях, когда устранить недуг нетравматическими способами невозможно.
Симптоматика
При переломе сустава отмечаются следующие симптомы:
- Резкая боль в зоне травмы, иногда распространяющаяся на предплечье или даже кисть руки;
- Ограничение подвижности в суставе или несвойственная нормальному функционированию амплитуда движений;
- Отёк в месте повреждения;
- Наличие гематом (синяков) и кровоподтёков;
- При смещении возможно травмирование близлежащих нервов, мышцы и связок;
- Онемение конечности и снижение чувствительности;
- Возможно также присутствие хруста при движении.
По своему характеру переломы бывают:
- Открытыми;
- Закрытыми;
- Внутрисуставными – без смещения костных отростков или со смещением.
Почему нужно разрабатывать сустав?
Программа лечения, а также реабилитация после него напрямую зависит от типа перелома локтевого сустава. Перелом происходит преимущественно при падении на конечность или при сильном ударе тупым предметом. Пациент очень страдает от боли при травмах локтевого сустава и не может шелохнуть рукой.
Наложив шину и приняв обезболивающее средство, при такой травме локтевого сустава нужно немедленно отправляться в травмпункт. Чтобы точно установить тяжесть перелома, врач назначит рентгенограмму. После получения результатов врач поставит диагноз и определит, какое нужно лечение и реабилитация.
Иногда, если травма локтевого сустава особенно тяжелая, требуется оперативное вмешательство. После операции на сустав накладывается гипсовая шина, снимать которую нельзя в последующие 6-10 недель.
Зачем нужна разработка локтевого сустава после того, как гипс удален? Конечность несколько недель была полностью обездвижена – этого времени достаточно, чтобы мышечные и соединительные ткани ослабли и начали атрофироваться. Их функциональность требуется восстановить.
Для этого нужно делать:
- Упражнения из лечебной физкультуры;
- Массаж;
- Физиопроцедуры.
Восстановление займет некоторое время – нельзя сразу начинать интенсивно выполнять упражнения и перегружать травмированный сустав.
Конечно, переломы бывают практически у всех людей, и в большинстве случаев страдают руки, но мало кто знает о том, как правильно осуществляется разработка локтевого сустава после перелома и зачем она нужна.
Строение локтя довольно непростое, он состоит из трех основных костей:
- Плечевой;
- Локтевой;
- Лучевой.
Также в локтевом суставе располагаются еще мышцы, связки, нервные окончания и сосуды. Локоть человека совершает движения только в две стороны — сгибается и разгибается, но механизм движений довольно сложный.







